Тесты для собак, участвующих в разведение
Рейтинг: / 0ПлохоОтлично
В мире принято проводить проверку на дисплазию тазобедренного сустава, глаза и пателлу, а также генетические тесты на L-2-HGA и HC.
Хотим подробней остановится о тестах на дисплазию, пателлу и глаза. В России заводчики не уделяют этому внимания, что приводит к получению собак со светлыми глазами, с отслоением сетчатки, вывих коленной чашечки прогрессирует в породе, что не может не огорчать.
Дисплазия тазобедренного сустава
Дисплазия тазобедренного сустава у собак была впервые обнаружена в США почти 50 лет назад. Вскоре она была описана и в Германии, но лишь после второй мировой войны сведения о ДТС получили более широкое распространение, особый вклад в исследование ДТС был внесен скандинавскими ветврачами. Ученые Швеции доказали, что ДТС вызывается наследственными факторами, присущими определенным породам.
По сравнению с остальными суставами собаки тазобедренный несет наибольшую нагрузку — при перемещении он передает туловищу толчкообразные усилия задних конечностей, причем во время толчка он вытягивается и прокатывает головку бедра по вертлужной впадине.
Остеоартроз и синовит начинаются тем раньше, чем тяжелее степень ДТС, и проявляются тем сильнее, чем раньше они возникают. Острое воспаление сустава болезненно и вызывает хромоту, нежелание двигаться. У собаки хромота, вызываемая ДТС, чаще всего непостоянна: в начале движения животное хромает сильнее, а потом меньше (как называют сами владельцы – «сустав разрабатывается»). Однако со временем хромота усиливается, и, в конце концов, остеоартроз приводит к полному разрушению сустава. Таким образом, собаки с ДТС через некоторое время будут не в состоянии выполнить те или иные движения, или вообще неподвижными.
Диагностику дисплазии тазобедренного сустава следует производить, когда рост скелета уже закончился, что обычно происходит к годовалому возрасту. У пород с более поздним наступлением зрелости, например сенбернаров и догов, рентгенографию следует проводить лишь в возрасте 15 — 18 месяцев. Однако нередко требуется получить заключение о тазобедренных суставах более молодых собак. Предварительная рентгенография в возрасте примерно полугода в большинстве случаев позволяет безошибочно распознать тяжелые формы ДТС и предположить случаи средней тяжести. Но окончательный диагноз может быть поставлен лишь в определенном возрасте, обычно, когда собаке исполняется год.
У пород с более поздним наступлением зрелости, например сенбернаров и догов, рентгенографию следует проводить лишь в возрасте 15 — 18 месяцев. Однако нередко требуется получить заключение о тазобедренных суставах более молодых собак. Предварительная рентгенография в возрасте примерно полугода в большинстве случаев позволяет безошибочно распознать тяжелые формы ДТС и предположить случаи средней тяжести. Но окончательный диагноз может быть поставлен лишь в определенном возрасте, обычно, когда собаке исполняется год.
Вывих коленной чашечки (Patellar Luxation)
— смещение коленной чашечки относительно нормального положения на блоке бедренной кости Вывих коленной чашечки является распространенным заболеванием собак с рецессивным, полигенным наследованием Вывих более чем в 75% случаев происходит в медиальном направлении, в 50% отмечается двусторонний вывих. Клинически заболевание может проявиться вскоре после рождения, но чаще всего оно обнаруживается после 4 мес Предрасположенность выше у сук.
Функция пателлы
Собака реагирует в зависимости от степени серьезности заболевания. В легких случаях, когда вывих пателлы происходит лишь изредка, собаки, страдающие заболеванием, справляются с ним очень хорошо, и их состояние не требует хирургического вмешательства.
Помимо генетических факторов к вывиху коленной чашечки предрасполагает травма.
У собак, страдающих заболеванием, развивается вторичный остеоартрит коленного сустава. Впоследствии наиболее вероятно, что хромота может быть вызвана именно вторичным остеоартритом. Однако у многих собак развивается характерная механическая хромота. Они проходят несколько шагов вприпрыжку, затем пателла встает в нормальное положение, и полсле этого они идут нормально. В тяжелых случаях, когда обе пателлы постоянно находятся в вывихнутом состоянии, бывает так, что собаки не могут стоять. Эти случаи иногда путают с проблемами позвоночника у собак.
Подводя итог, вывих пателлы – это ортопедическое заболевание, связанное с развитием у молодых собак, затрагивающее коленный сустав. Оно распространено среди стаффордширских бультерьеров. Возникающая в итоге хромота обычно требует хирургической операции, Причина заболевания складывается из нескольких факторов, наследственный компонент имеет важное значение. По эти причинам использовать в разведении собак, страдающих данным заболеванием, крайне неразумно.
По эти причинам использовать в разведении собак, страдающих данным заболеванием, крайне неразумно.
Однако, это состояние может являться следствием травмы нормального коленного сустава с нормальным блоковым желобком. В таких случаях очень хорошие результаты дает хирургическая операция. Таких собак можно использовать в разведении без риска, так как здесь наследственный компонент отсутствует. В сущности это то же самое, что и вывих бедра или любого другого сустава после травмы.
Стойкая гиперплазия первичного стекловидного тела — PHPV
Эта болезнь является результатом наследственных нарушений эмбриогенеза задней части капсулы хрусталика с последующим нарушением механизма обратного развития сосудистой системы. Явные случаи болезни были обнаружены уже у эмбрионов в возрасте 33 дней. Опыты показали, что это генетически наследуемое заболевание. Случаи болезни были зарегистрированы во всех странах, где этой проблемой хоть сколько-нибудь занимались.
PHPV может быть диагносцирован уже с 2-3 недель, хотя более точный диагноз ставится в 6-8 недельном возрасте. . Собаки, страдающие от умеренных форм PHPV могут произвести потомство, которое будет поражено этим заболеванием в значительной степени.
. Собаки, страдающие от умеренных форм PHPV могут произвести потомство, которое будет поражено этим заболеванием в значительной степени.
Доктор Барнетт — известный специалист-офтальмолог считает, что и PHPV и HC могут быть точно диагносцированы в возрасте 12-18 месяцев. Он не видит необходимости, делать повторные проверки на PHPV/HC в дальнейшем, если проверка произведена в этом возрасте и ее результаты однозначны. Однако, он рекомендует обследовать собак в любом возрасте, а особенно вяжущихся сук.
- < Назад
- Вперёд >
Исследование коленного сустава (Patella Luxation) с выдачей международного FCI сертификата для собак в ветеринарной клинике SQ-lap
Дорогие друзья!
Рады сообщить Вам, что 2019 г. в нашем госпитале «SQ-lap» по адресу ул. Тимирязева 46 (вход возле Игнатенко 7) будет проводиться экспертное исследование на дисплазию тазобедренного и локтевых суставов, а также исследование коленного сустава.
Исследование на дисплазию тазобедренного (HD) и локтевых суставов (ED), а также исследование коленного сустава (Patella Luxation) будет проводить директор ветеринарной клиники в Вильнюсе «Ветеринарный центр Якова» Шенгаут Яков Владимирович – кандидат ветеринарных наук, ветеринарный врач, FCI-эксперт по оценкам дисплазии Литвы и Латвии, член европейского ветеринарного общества репродукции животных.
После исследования выдаётся Литовский-Европейский FCI сертификат и результаты направляются в БКО (Белорусское Кинологическое Объединение). Для заводчиков данное исследование необходимо для определения пригодности собаки к разведению.
Patella Luxation. Экспертиза коленных суставов
Цель исследования – установить патологию коленного сустава, а именно одну из наиболее часто встречающихся, вывих коленной чашечки. Клинически эта проблема проявляется в хромоте, которая может возникать и исчезать многократно, в зависимости от того, на какую ногу приходится больше нагрузки эта проблема встречается у собак следующих пород: йоркширских терьеров, чихуахуа, карликовых и средних пуделей, бостонских терьеров, пекинесов, фокстерьеров.
Результаты оценки.
Степень 0: коленный сустав в норме.
Степень 1: перемежающийся вывих.
Возможно принудительное ручное смещение коленной чашки при полном разгибании коленного сустава с последующей спонтанной ее репозицией.
Степень 2: частый вывих коленной чашки.
При сгибании сустава или ручном воздействии, спонтанного вправления не происходит.
Степень 3: устойчивый вывих.
При котором возможно ручное вправление, но после этого происходит спонтанный повторный вывих.
Степень 4: устойчивый вывих.
При котором ручное вправление невозможно.
Результаты исследования. Апелляция. Повторные исследования.
Все результаты исследования (абсолютно все) будут переданы в БКО не зависимо от оценки.
В случае наличия у собаки дисплазии врач-эксперт демонстрирует снимки и объясняет найденную в результате экспертизы патологию. Часто этого достаточно для того, чтобы пропала необходимость повторных исследований.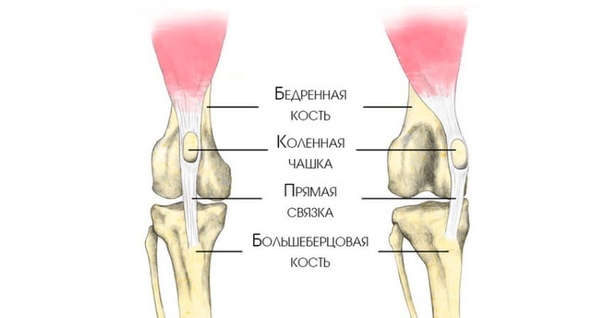 Если владелец не согласен с результатами, он имеет право подать апелляционное заявление в БКО, где будет приниматься решение о признании действительным предоставленного заключения.
Если владелец не согласен с результатами, он имеет право подать апелляционное заявление в БКО, где будет приниматься решение о признании действительным предоставленного заключения.
FCI не разрешает выполнять снимки животному с целью исследования на дисплазию HD/ED чаще чем через в 6 месяцев. О возможности повторных экспертиз рекомендуем посоветоваться с врачом-экспертом или специалистами БКО.
Для записи на конкретное время Вам необходимо позвонить по телефону: +375296703198
__________________________________________________________________________
Тесты помогут снизить риск развития болезней опорно-двигательного аппарата в будущих пометах!
Экзамен колена | Stanford Medicine 25
акция
Тщательное обследование коленного сустава может предоставить ценную информацию и помочь врачу определить, когда визуализирующие исследования могут быть полезны, а могут и нет.
- Осмотр : Осмотрите оба колена вместе. Обратите внимание на любую асимметрию сустава или четырехглавой мышцы.
- Попросите пациента лечь на спину. По возможности убедитесь, что пациент может удобно лежать с запрокинутой головой, прямыми ногами и поднятыми пальцами ног
- Оцените температуру , приложив тыльную сторону ладони к голени, затем к ипсилатеральному колену, повторив для обеих ног.
- Обычно колено холоднее, чем голень.
- Если колено на ощупь теплее голени, подозревайте воспаление.
- Попробуйте провести перекрестный тест, положив одну руку на одно колено, а другую на другое колено. Определите, есть ли разница температур. Затем скрестите руки, чтобы проверить противоположное колено. Если есть разница температур, она будет усилена этим маневром.
- Оценка наличия жидкости
- Метод 1. Аккуратно нажмите медиальную часть надколенника, затем двигайте рукой восходящим движением.
 Затем сильно надавите на боковую сторону колена.
Затем сильно надавите на боковую сторону колена.- Как правило, никакой жидкости не ценится.
- Медиальный аспект, который «выпирает» после бокового давления (положительный «признак выпячивания»), соответствует умеренному количеству жидкости.
- Медиальная сторона, которая не выпячивается, но напряженно отражает латеральное давление, согласуется с большим количеством жидкости.
- Метод 2: Оцените наличие жидкости, поместив одну руку выше надколенника и слегка надавливая вниз на надколенник, который впадает в коленный сустав. Затем используйте другую руку, чтобы надавить на коленную чашечку. При наличии выпота надколенник отскакивает от подлежащей кости (постукивание надколенника).
- Пальпаторно или слышимый постукивание указывает на «баллотируемое» колено и свидетельствует как минимум об умеренном количестве жидкости.
- Метод 1. Аккуратно нажмите медиальную часть надколенника, затем двигайте рукой восходящим движением.
- Оценка патологии сухожилий путем твердой пальпации верхнего полюса надколенника, а затем нижнего для оценки пателлярно-бедренного синдрома.

- Болезненность в месте прикрепления сверху соответствует патологии сухожилия четырехглавой мышцы.
- Болезненность в месте прикрепления нижнего соответствует тендиниту надколенника, «колену прыгуна».
- Пациентам с прямой травмой надколенника и изолированной болезненностью надколенника показано рентгенологическое исследование для выявления перелома.
- Оценка патологии хряща
- Проба Апли (разрыв хряща надколенника): кладут ладонь на надколенник и оказывают сильное давление, манипулируя надколенником в сагиттальной плоскости. Крепитация имеет значение только тогда, когда сопровождается болезненностью, и в этом случае она соответствует патологии хряща надколенника.
- Тест Мак-Мюррея (разрыв хряща мениска):
- Разрыв латерального мениска: в положении пациента на спине полностью согните колено, поместите указательные пальцы на латеральную сторону линии сустава, затем, применяя вальгусное усилие и внутреннюю ротацию ноги, разогните колено в поисках оба щелчок и боль
- Разрыв медиального мениска: в положении пациента на спине полностью согните колено, поместите указательные пальцы на медиальную сторону линии сустава, затем, применяя варусную нагрузку и внешнее вращение ноги, разогните колено в поисках одновременно хлопков/щелчков и боли
- Оценка слабости
- В положении лежа попросите пациента согнуть колено и поставить ногу на смотровой стол.
 Сядьте на ногу, чтобы обездвижить ее, возьмитесь за головку большеберцовой кости обеими руками и потяните вперед.
Сядьте на ногу, чтобы обездвижить ее, возьмитесь за головку большеберцовой кости обеими руками и потяните вперед.- Движение более чем на 1 см (положительный симптом переднего ящика) соответствует разрыву передней крестообразной связки (ПКС).
- Не пытайтесь вызвать знак переднего ящика со свисающими ногами; дополнительная степень свободы исказит любые выводы.
- Тест Лахмана: согните колено только на 20-30 градусов (вместо 90 градусов в симптоме переднего ящика), затем попытайтесь оттянуть большеберцовую кость вперед относительно бедренной кости. Если положительный, дефектный ACL продемонстрирует увеличение движения вперед. Этот тест считается более чувствительным, чем симптом переднего ящика.
- Попытайтесь чрезмерно разогнуть колено, поместив одну руку выше коленной чашечки, а другую позади пятки. Более 2-3 см (т.е. способный поместить один или два пальца под пятку, когда нога выпрямлена и ровная) является ненормальным.
- Обеими руками согните и разогните колено.
 Повторите, вводя медиальное и боковое вращение. Определите, присутствует ли какая-либо «блокировка» или «захват».
Повторите, вводя медиальное и боковое вращение. Определите, присутствует ли какая-либо «блокировка» или «захват». - С прямой ногой примените вальгусное напряжение и варусное напряжение к отклонению текста более чем на несколько сантиметров.
- В положении лежа попросите пациента согнуть колено и поставить ногу на смотровой стол.
Марк Дженовезе
Доктор Марк Дженовезе сертифицирован в области ревматологии и активно участвует в обучении домашнего персонала в Стэнфордском университете. Он участвует в исследованиях, включая клинические испытания и вмешательства при ревматических заболеваниях, таких как ревматоидный артрит, псориатический артрит и остеоартрит.
Clinical Pearl
Если тщательное обследование , а не выявляет сильную боль или слабость, маловероятно, что визуализирующие исследования дадут дополнительную полезную информацию.
Синдром подвздошно-большеберцовой связки проявляется болью в латеральном колене из-за тугой подвздошно-большеберцовой связки, которая пересекает латеральный надмыщелок бедра. Это чаще всего наблюдается у бегунов и ухудшается во время бега. Диагноз можно поставить, отметив боль в латеральной части колена, особенно во время бега. Есть также два теста, рассмотренные ниже, которые помогут вам диагностировать и подтвердить синдром подвздошно-большеберцовой связки.
Это чаще всего наблюдается у бегунов и ухудшается во время бега. Диагноз можно поставить, отметив боль в латеральной части колена, особенно во время бега. Есть также два теста, рассмотренные ниже, которые помогут вам диагностировать и подтвердить синдром подвздошно-большеберцовой связки.
Лечение включает в себя отдых, обезболивающие и часто может быть скорректировано путем устранения дефицита силы, такого как слабость отведения, которую можно лечить с помощью физиотерапии.
Нажмите здесь, чтобы посмотреть видео об обследовании на синдром подвздошно-большеберцового тракта.
Тест Noble
В тесте Noble колено пациента помещают с некоторым сгибанием, когда пациент лежит на спине. Затем поместите большой палец над подвздошно-большеберцовой связкой перед ее введением в латеральный мыщелок бедра (как указано на изображении). Надавливая большим пальцем, попытайтесь разогнуть ногу, ища боль под большим пальцем.
Тест Обера
В тесте Обера вы ищете плотный подвздошно-большеберцовый тяж. Для проведения теста Обера положите пациента на бок болезненной стороной вверх. Затем поместите руку под нижнюю часть ноги и отведите всю ногу назад (как на изображении ниже). Затем, стабилизируя бедро, попытайтесь опустить ногу на уровень другой ноги. Невозможность опустить ногу до уровня голени свидетельствует о тугой подвздошно-большеберцовой связке и положительном тесте Обера. Положительный результат теста Обера у пациента с латеральной болью в колене свидетельствует о синдроме подвздошно-большеберцового тракта.
Для проведения теста Обера положите пациента на бок болезненной стороной вверх. Затем поместите руку под нижнюю часть ноги и отведите всю ногу назад (как на изображении ниже). Затем, стабилизируя бедро, попытайтесь опустить ногу на уровень другой ноги. Невозможность опустить ногу до уровня голени свидетельствует о тугой подвздошно-большеберцовой связке и положительном тесте Обера. Положительный результат теста Обера у пациента с латеральной болью в колене свидетельствует о синдроме подвздошно-большеберцового тракта.
Основные моменты обучения
- Ознакомьтесь с контрольным списком и методикой обследования коленного сустава (см. видео)
Лечение пателлофеморального болевого синдрома
САМИР ДИКСИТ, доктор медицины, ДЖОН П. ДИФИОРИ, доктор медицины, МОНИК БЕРТОН, доктор медицины, И БРЭНДОН МАЙНС, доктор медицины
ДИФИОРИ, доктор медицины, МОНИК БЕРТОН, доктор медицины, И БРЭНДОН МАЙНС, доктор медицины
Пателлофеморальный болевой синдром (PFPS) является наиболее частой причиной боли в колене в амбулаторных условиях. Это вызвано дисбалансом сил, контролирующих отслеживание надколенника при сгибании и разгибании колена, особенно при перегрузке сустава. Факторы риска включают перенапряжение, травму, мышечную дисфункцию, жесткие боковые ограничения, гипермобильность надколенника и плохую гибкость четырехглавой мышцы. Типичные симптомы включают боль позади или вокруг надколенника, которая усиливается при беге и действиях, связанных с сгибанием колена. Результаты у пациентов с PFPS варьируются от ограниченной подвижности надколенника до гипермобильности надколенника. Для подтверждения диагноза необходимо обследование колена с упором на надколенник и окружающие структуры. Для многих пациентов с клиническим диагнозом PFPS перед началом лечения нет необходимости в визуализирующих исследованиях. Рентгенография рекомендуется пациентам с травмами или операциями в анамнезе, с выпотом, лицам старше 50 лет (для исключения остеоартрита) и тем, у которых боль не уменьшается при лечении. Недавние исследования показали, что физиотерапия эффективна при лечении PFPS. Существует мало доказательств в поддержку рутинного использования наколенников или нестероидных противовоспалительных препаратов. Хирургическое вмешательство следует рассматривать только после неудачи комплексной программы реабилитации. Информирование пациентов об изменении факторов риска важно для предотвращения рецидива.
Рентгенография рекомендуется пациентам с травмами или операциями в анамнезе, с выпотом, лицам старше 50 лет (для исключения остеоартрита) и тем, у которых боль не уменьшается при лечении. Недавние исследования показали, что физиотерапия эффективна при лечении PFPS. Существует мало доказательств в поддержку рутинного использования наколенников или нестероидных противовоспалительных препаратов. Хирургическое вмешательство следует рассматривать только после неудачи комплексной программы реабилитации. Информирование пациентов об изменении факторов риска важно для предотвращения рецидива.
Пателлофеморальный болевой синдром (PFPS) является наиболее частым диагнозом у амбулаторных пациентов с болью в колене. Исследования показали, что PFPS является наиболее распространенным единственным диагнозом среди бегунов и в центрах спортивной медицины. 1,2 Одиннадцать процентов скелетно-мышечных жалоб в офисных условиях вызваны болью в передней части колена (которая чаще всего возникает в результате PFPS), а PFPS составляет от 16 до 25 процентов всех травм у бегунов. 1,3,4
1,3,4
Диагноз PFPS ставится клинически, и, хотя лечение может быть сложным, хорошо разработанная консервативная программа лечения обычно позволяет пациентам вернуться к развлекательной и соревновательной деятельности. Ниже приводится обновленная информация о клинической оценке и лечении пациентов с PFPS.
| Клинические рекомендации | Рейтинг доказательств | Ссылки |
|---|---|---|
| В качестве начального лечения пациентов с PFPS рекомендуется физиотерапия. | A | 21–24 |
| Фиксация или тейпирование надколенника при PFPS вряд ли даст лучшие результаты, чем физиотерапия. | Б | 26–31 |
Определение
Термин «PFPS» часто используется как взаимозаменяемый с терминами «боль в передней части колена» или «колено бегуна». PFPS можно определить как боль в передней части колена с вовлечением надколенника и удерживателя, которая исключает другую внутрисуставную и перипателлярную патологию. 5 Хондромаляция надколенника, состояние, при котором наблюдается размягчение суставного хряща надколенника, возникает только у части пациентов с болью в передней части колена. 5–7
PFPS можно определить как боль в передней части колена с вовлечением надколенника и удерживателя, которая исключает другую внутрисуставную и перипателлярную патологию. 5 Хондромаляция надколенника, состояние, при котором наблюдается размягчение суставного хряща надколенника, возникает только у части пациентов с болью в передней части колена. 5–7
Анатомия и биомеханика
Пателло-феморальный сустав состоит из надколенника и блока бедренной кости. Надколенник действует как рычаг, а также увеличивает плечо момента пателлофеморального сустава, четырехглавой мышцы и сухожилий надколенника. 8 Контакт надколенника с бедренной костью начинается при 20 градусах сгибания и усиливается при дальнейшем сгибании колена, достигая максимума при 9 градусах0 градусов. 9
Стабильность надколенниково-бедренного сустава включает динамические и статические стабилизаторы (рис. 1) , которые контролируют движение надколенника в блоке, называемое «отслеживанием надколенника». Отслеживание надколенника может быть изменено из-за дисбаланса этих стабилизирующих сил, влияющих на распределение сил вдоль надколенниково-бедренной суставной поверхности, сухожилий надколенника и четырехглавой мышцы и прилегающих мягких тканей. Силы, воздействующие на надколенник, варьируются от одной трети до половины веса тела человека при ходьбе, до трехкратного веса тела при подъеме по лестнице и до семикратного веса тела при сидении на корточках. 10 Необходимо понимать аномалии движения надколенника, чтобы оценить возможные причины PFPS и определить направление лечения.
Отслеживание надколенника может быть изменено из-за дисбаланса этих стабилизирующих сил, влияющих на распределение сил вдоль надколенниково-бедренной суставной поверхности, сухожилий надколенника и четырехглавой мышцы и прилегающих мягких тканей. Силы, воздействующие на надколенник, варьируются от одной трети до половины веса тела человека при ходьбе, до трехкратного веса тела при подъеме по лестнице и до семикратного веса тела при сидении на корточках. 10 Необходимо понимать аномалии движения надколенника, чтобы оценить возможные причины PFPS и определить направление лечения.
Факторы риска
Несколько факторов могут создать предрасположенность к развитию PFPS посредством изменений в слежении за надколенником, повышенных усилий надколенниково-бедренных суставов или комбинации этих биомеханических особенностей (Таблица 1) . 7,11–15 Перегрузка, травма и анатомические факторы, по-видимому, вносят основной вклад.
| Анатомические аномалии (например, гипоплазия медиальной поверхности надколенника, высокого надколенника) |
| Смещение и изменение биомеханики нижней конечности (статическое или динамическое) | 9019 8
| Мышечная дисфункция (например, слабость четырехглавой мышцы, неправильная схема стрельбы) |
| Гипермобильность надколенника |
| Плохая гибкость четырехглавой мышцы бедра, подколенного сухожилия или подвздошно-большеберцового пучка |
| Предыдущая операция |
Напряженные боковые структуры (т. е. латеральный удерживатель и подвздошно-большеберцовый тракт) е. латеральный удерживатель и подвздошно-большеберцовый тракт) |
| Ошибки или чрезмерное использование тренировок |
| Травма |
Неправильное положение нижних конечностей (вызванное такими аномалиями, как увеличенный угол Q в положении стоя, плоскостопие или подтаранная пронация) часто рассматривается как причина PFPS. Тем не менее, доказательства, подтверждающие причинно-следственную связь между статическими измерениями неправильного положения нижних конечностей и травмами нижних конечностей, ограничены. 11,16,17 В одном проспективном исследовании у небольшой подгруппы бегунов с PFPS были обнаружены различия в тыльном сгибании голеностопного сустава, варусной деформации коленного сустава и варусной деформации переднего отдела стопы по сравнению с участниками без травм. 11 Анализы, включающие динамический компонент, могут в конечном итоге дать больше полезной информации о роли морфологии нижних конечностей в развитии PFPS. 11
11
Диагностика
Дифференциальный диагноз PFPS обобщен в Таблице 2 . 12 У большинства пациентов для постановки диагноза ПФБС достаточно тщательного сбора анамнеза и физического осмотра.
| Причина | Комментарий |
|---|---|
| 3 | Может описать травму в анамнезе; механические симптомы могут возникнуть при наличии рыхлого тела; может быть выпот; может быть болезненность вовлеченных структур (например, мыщелков бедра, надколенника) |
| Опухоли костей | Боль может быть незаметной; может быть болезненность костных структур |
| Хондромаляция надколенника | Ретропателлярная боль; может иметь травму в анамнезе; при осмотре может быть выпот |
| Болезнь Гоффа | Боль и болезненность, локализованные в поднадколенниковой жировой ткани |
| Синдром подвздошно-большеберцовой связки надмыщелок | |
| Свободные тела | Симптомы разные; может быть перемежающаяся острая боль, запирание или выпот |
| Болезнь Осгуда-Шлаттера | Болезненность и припухлость при прикреплении сухожилия надколенника к бугорку большеберцовой кости у подростка |
| Рассекающий остеохондрит 902 03 | Симптомы переменные; может быть перемежающаяся боль, отек или блокирование |
| Нестабильность/подвывих надколенника | Перемежающаяся боль с ощущением нестабильности или движения надколенника; может быть отек; запирание может происходить с образованием рыхлого тела; может быть болезненность над медиальным удерживателем |
| Стресс-перелом надколенника | Возможна болезненность непосредственно над надколенником |
| Тендинопатия надколенника | Болезненность сухожилия; сухожилие может быть утолщено при хроническом |
| Пателлофеморальный остеоартрит | Может иметь крепитацию или выпот; характерные рентгенологические данные |
| Пателлофеморальный болевой синдром | Боль в передней части колена «сзади» или вокруг надколенника; обычно нет выпота; могут быть признаки мальтрекинга надколенника |
| Гусиный бурсит | Боль обычно описывается как медиальная, а не как передняя; болезненность над бурсой гусиной лапки |
| Plica synovialis | Может быть медиальнее или латеральнее надколенника; при симптомах болезненность может быть выявлена при осмотре |
| Препателлярный бурсит | Характерный отек перед надколенником после травмы |
| Тендинопатия четырехглавой мышцы бедра | Болезненность над сухожилием |
| Боль, иррадиирующая при патологии поясничного отдела позвоночника или тазобедренного сустава | Симптомы зависят от происхождения боли; осмотр колена обычно в норме |
| Неврит подкожной вены | Боль обычно медиальная, но плохо локализованная; может иметь хирургическое вмешательство в анамнезе |
| Синдром Синдинга-Ларсена-Йоханссона | Болезненность в месте прикрепления сухожилия надколенника к нижнему полюсу надколенника у подростка |
| Симптоматическая двудольная надколенник | Возможна болезненность непосредственно над надколенником с характерными рентгенологическими признаками |
ИСТОРИЯ
Пациенты с PFPS обычно описывают боль «позади», «под» или «вокруг» надколенника. Симптомы обычно проявляются постепенно, хотя в некоторых случаях они могут быть вызваны травмой и быть двусторонними. Общие симптомы включают скованность или боль, или и то и другое, при длительном сидении с согнутыми коленями (иногда это называют «симптомом театра»), а также боль при действиях, нагружающих пателлофеморальный сустав, таких как подъем или спуск по лестнице, приседание или бег. Пациенту бывает трудно локализовать боль. Если попросить указать место боли, пациенты могут положить руки на переднюю часть колена или провести пальцами круг вокруг надколенника («знак круга»). Боль обычно описывается как «ноющая», но временами она может быть острой.
Симптомы обычно проявляются постепенно, хотя в некоторых случаях они могут быть вызваны травмой и быть двусторонними. Общие симптомы включают скованность или боль, или и то и другое, при длительном сидении с согнутыми коленями (иногда это называют «симптомом театра»), а также боль при действиях, нагружающих пателлофеморальный сустав, таких как подъем или спуск по лестнице, приседание или бег. Пациенту бывает трудно локализовать боль. Если попросить указать место боли, пациенты могут положить руки на переднюю часть колена или провести пальцами круг вокруг надколенника («знак круга»). Боль обычно описывается как «ноющая», но временами она может быть острой.
Пациенты могут жаловаться на подгибание колена. Обычно это не представляет собой истинную нестабильность надколенника, а скорее преходящее угнетение четырехглавой мышцы из-за боли или ухудшения состояния. 13 Однако важно определить, имел ли место подвывих или вывих надколенника, поскольку нестабильность надколенника может быть связана с PFPS.
Отек колена не характерен для ПФБС, хотя пациенты могут жаловаться на ощущение скованности, особенно при сгибании колена. Можно описать ощущение «хлопка» или «хватки». Блокировка сустава не является симптомом PFPS и предполагает разрыв мениска или свободные тела.
Поскольку PFPS часто связан с чрезмерным использованием, следует отметить недавние изменения в деятельности и любые изменения в частоте, продолжительности и интенсивности тренировок. Другими возможными факторами являются неподходящая или чрезмерно изношенная обувь, а также силовые тренировки нижних конечностей и кондиционирующие действия (особенно приседания и выпады). Следует отметить наличие в анамнезе травм, включая подвывих или вывих надколенника, травму или хирургическое вмешательство, поскольку они могут вызывать прямое повреждение суставного хряща или изменять силы, воздействующие на пателлофеморальный сустав, что приводит к боли в передней части колена.
ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Необходимо провести полное обследование колена, включая тщательную оценку пателлофеморального сустава ( Таблица 3 12,13 ).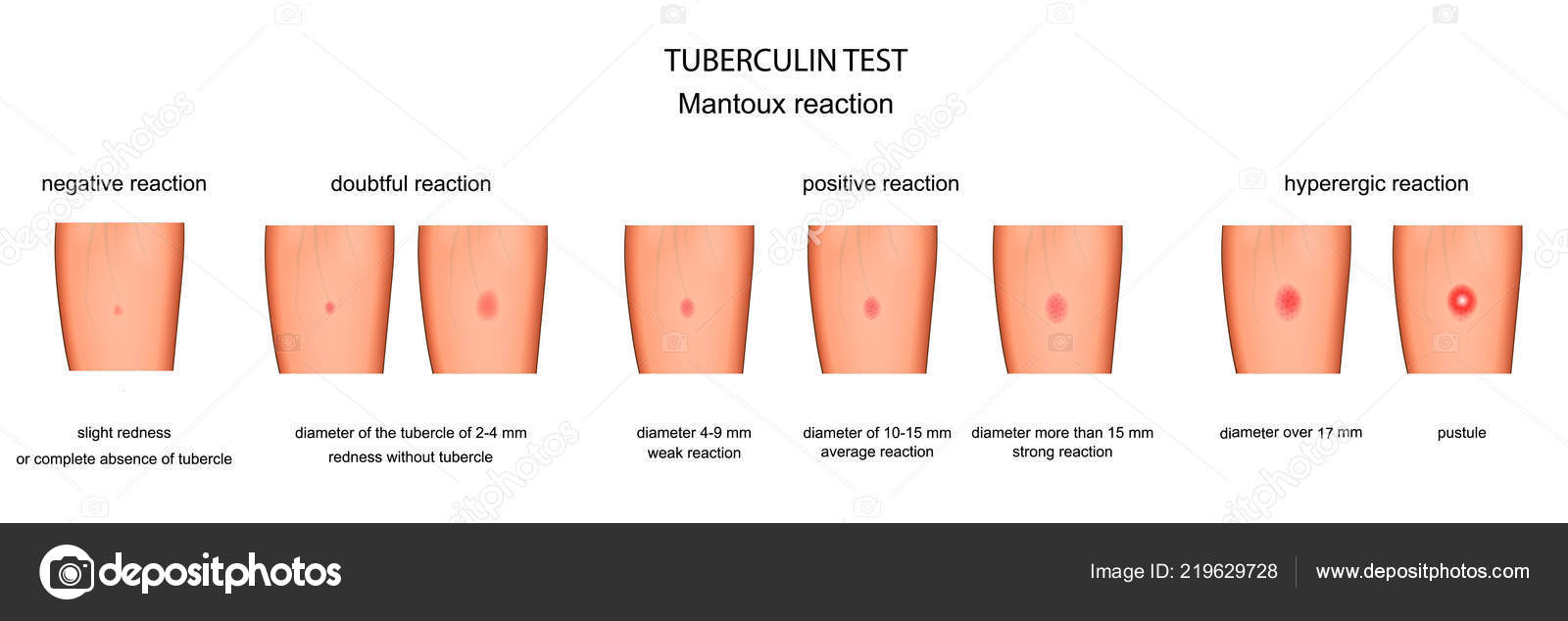 Обследование должно быть направлено на выявление признаков, которые могут изменить пателлофеморальную механику.
Обследование должно быть направлено на выявление признаков, которые могут изменить пателлофеморальную механику.
| Компонент и находка | Комментарий | |||
|---|---|---|---|---|
| Осмотр | ||||
| Боковое отслеживание надколенника (знак «J»; Рисунок 2 ) | Предполагает неправильное смещение надколенника в результате тугих боковых ограничений или дисфункции VMO | |||
| Плохой тон VMO | Может отображаться в PFPS | Пальпация | ||
| Выпот | Редко в ПФПС; следует немедленно оценить другие причины боли | |||
| Болезненность: | ||||
| Медиальный или латеральный удерживатель | Общий в PFPS; болезненность медиального удерживателя также может быть обнаружена при нестабильности надколенника | |||
| Медиальные и латеральные фасетки | Может быть обнаружена при PFPS; может указывать на повреждение суставного хряща | |||
| Надколенник | Обычно безболезненный при PFPS; может указывать на ушиб надколенника или реакцию на стресс; может быть болезненным при симптоматическом двудольном надколеннике; болезненность в местах прикрепления сухожилий четырехглавой мышцы и надколенника может быть обнаружена при тендинопатиях и синдроме Синдинга-Ларсена-Йоханссона | |||
| Сухожилия четырехглавой мышцы и надколенника | Предположительно тендинопатия или разрыв при остром повреждении | |||
| Гусиная бурса стопы | Болезненность и припухлость, типичные для бурсита гусиной лапки надмыщелк | Предполагает синдром ITB | ||
| Поверхность медиального или латерального мыщелка бедра | Прямая болезненность предполагает ушиб или повреждение суставного хряща; может быть болезненным при травмах боковых связок 9 | |||
| Линия сустава | Предположительно травма мениска | |||
| Синовиальная складка | Безболезненные складки могут быть обнаружены в бессимптомных коленях; болезненность, воспроизводящая симптомы, указывает на синдром складки | |||
| Диапазон движений | Объем движений в коленях и бедрах обычно нормальный при PFPS | |||
| Крепитация | Неспецифические признаки; может возникать при PFPS; можно оценить в бессимптомных коленях и при остеоартрите | |||
| Щелканье/щелчок | Коленная чашечка может производить ощутимый хлопок, щелчок или глухой стук при пальпации во время пассивного или активного диапазона движений; может быть признаком неправильного положения надколенника, возможно, вызванного синовиальной гипертрофией, синовиальной складкой или образованием кисты; ощущение хлопка с заметным латеральным отклонением надколенника при разгибании указывает на нестабильность надколенника | |||
| Скольжение надколенника ( Рисунок 3 ) | Оценка подвижности надколенника; смещение менее одного квадранта указывает на плотные латеральные структуры; смещение более чем на три квадранта указывает на гипермобильность надколенника, вызванную плохими медиальными ограничениями | |||
| Наклон надколенника ( Рисунок 4 ) | Положительный тест (т. плотные боковые структуры плотные боковые структуры | |||
| Размалывание надколенника ( Рисунок 5 ) | Боль при тесте может указывать на PFPS; необходимо сравнить с контралатеральным коленом | |||
| Защемление надколенника | Положительный тест (т. е. боль или дискомфорт при латеральном смещении надколенника) предполагает латеральную нестабильность надколенника как причину боли | |||
| Гибкость | Гибкость квадрицепсов, подколенных сухожилий , ITB, сгибатели бедра и икроножную мышцу следует оценивать регулярно | |||
Осмотр . Пациентов изначально следует осматривать «с нуля» в положении стоя в шортах. Хотя клиническая ценность статических измерений выравнивания нижних конечностей, по-видимому, ограничена, такие измерения могут быть выполнены на этом этапе обследования. Наблюдение за походкой пациента может выявить чрезмерную подтаранную пронацию.
Динамическое отслеживание надколенника можно оценить, попросив пациента выполнить приседание на одной ноге и встать. Дисбаланс между медиальными и латеральными силами надколенника (вызванный дисфункцией медиальной косой широкой мышцы бедра [VMO] или герметичностью латеральной структуры) может проявляться резким медиальным отклонением надколенника, когда надколенник входит в зацепление с блоком в начале сгибания, известным как «J» знак. 13 В качестве альтернативы симптом «J» может наблюдаться, когда пациент лежит на спине или сидит, а колено выпрямлено из согнутого положения. Боковое отклонение надколенника можно наблюдать во время терминальной фазы разгибания (рис. 2) . 18
Массу четырехглавой мышцы, особенно ВМО, следует оценивать путем визуального осмотра и сравнения с противоположной стороной. Измерение обхвата четырехглавой мышцы можно использовать в качестве исходного уровня при оценке прогресса в реабилитации. Любые хирургические шрамы должны быть отмечены.
Пальпация . Эта часть обследования должна выполняться в положении пациента лежа на спине с разогнутым коленом. Колено должно быть оценено для выпота. Суставной выпот редко встречается при PFPS и требует выявления других причин боли в колене. Тонус четырехглавой мышцы можно оценить путем прямой пальпации в покое и при изометрическом сокращении. Следует провести тщательную пальпацию, пытаясь выделить локализацию боли (рис. 1; табл. 3 12,13 ) . Связки также должны быть обследованы в рамках комплексного обследования.
Диапазон движения . Следует оценить пассивный и активный диапазон движений коленного и тазобедренного суставов. Боль при внутреннем или внешнем вращении бедра может указывать на отраженную боль, вызванную патологией тазобедренного сустава, и требует дальнейшего изучения. Пациенты с PFPS обычно демонстрируют полный диапазон движений колена. Бессимптомная крепитация с диапазоном движений является неспецифическим признаком, хотя болезненная крепитация может указывать на повреждение суставного хряща или остеоартрит.
Особые аспекты . Следует провести клинические тесты на подвижность и положение надколенника, а также провокационные тесты на боль. Скольжение надколенника (рис. 3 14 ) , наклон надколенника (рис. 4 18 ) и шлифование надколенника (рис. 5) теста должны быть выполнены в рамках рутинной оценки пациентов с болью в переднем отделе колена (Таблица 3 12,13 ) . Положительные результаты этих тестов согласуются с диагнозом PFPS. Тест на захват надколенника используется для оценки боковой нестабильности и является положительным, когда возникает боль или дискомфорт при боковом смещении надколенника.
Медиальную нестабильность надколенника можно оценить, сдвинув надколенник медиально при разогнутом колене, затем согнув колено и отпустив надколенник. Боль указывает на медиальный подвывих. 14 Наконец, следует оценить гибкость подвздошно-большеберцового пучка (ITB), четырехглавой мышцы, подколенных сухожилий, сгибателей бедра и икроножной мышцы.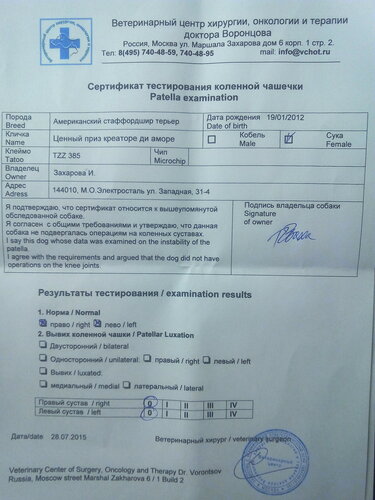 Было показано, что плотность ITB и напряженность четырехглавой мышцы являются факторами риска для PFPS. 15,19 Плохая гибкость в этих областях может способствовать нагрузке на пателлофеморальный сустав, и на это следует обращать внимание при терапии.
Было показано, что плотность ITB и напряженность четырехглавой мышцы являются факторами риска для PFPS. 15,19 Плохая гибкость в этих областях может способствовать нагрузке на пателлофеморальный сустав, и на это следует обращать внимание при терапии.
Визуализация
PFPS — это, прежде всего, клинический диагноз, и для многих пациентов лечение можно начинать без визуализации. Рентгенография является дополнением к сбору анамнеза и физикальному обследованию и должна выполняться у пациентов с травмой или хирургическим вмешательством в анамнезе, у пациентов с выпотом и у тех, чья боль не уменьшается при лечении. Рентгенография также может быть полезной при подозрении на симптоматическое двудольное надколенник.
Людям старше 50 лет следует рассмотреть рентгенографию для оценки пателлофеморального остеоартрита. У пациентов с незрелым скелетом рентгенография может быть полезна для выявления других причин болей в передней части коленного сустава, таких как расслаивающий остеохондрит, физическое повреждение или опухоли костей. Другие рентгенологические признаки, которые могут имитировать PFPS, включают свободные тела и скрытые переломы.
Другие рентгенологические признаки, которые могут имитировать PFPS, включают свободные тела и скрытые переломы.
При наличии показаний рентгенография должна включать следующие проекции: передне-задняя с нагрузкой, истинная боковая нагрузка с нагрузкой и аксиальная. Аксиальная проекция делается при сгибании колена от 20 до 45 градусов. Аномалии латерального смещения надколенника, латерального наклона надколенника и дисплазии блока можно оценить в аксиальной проекции. Хотя эти находки могут указывать на смещение, они также могут наблюдаться у бессимптомных пациентов и не являются предикторами исхода. 20,21 У пациентов с симптомами такие данные в сочетании с физикальным обследованием могут помочь в подборе лечения.
Компьютерная томография и магнитно-резонансная томография (МРТ) не требуются для большинства пациентов с PFPS. МРТ может быть полезна для выявления повреждений суставного хряща, хондромаляции надколенника, стрессовых переломов надколенника и свободных тел. Кроме того, на МРТ можно увидеть картину отека костного мозга с вовлечением медиальной части надколенника и латеральной части мыщелка бедра, а также разрывы надколенниково-бедренной связки, что свидетельствует о подвывихе или вывихе надколенника.
Кроме того, на МРТ можно увидеть картину отека костного мозга с вовлечением медиальной части надколенника и латеральной части мыщелка бедра, а также разрывы надколенниково-бедренной связки, что свидетельствует о подвывихе или вывихе надколенника.
Лечение
Лечение PFPS должно быть сосредоточено на реализации комплексной программы реабилитации. Важно сообщить пациенту, что успешное возвращение к развлекательной или соревновательной деятельности требует соблюдения плана реабилитации.
ОТНОСИТЕЛЬНЫЙ ОТДЫХ
Уменьшение нагрузки на пателлофеморальный сустав и окружающие мягкие ткани является первым шагом к уменьшению боли. Если определено, что упражнения с отягощениями играют определенную роль в возникновении травмы, показано прекращение определенных упражнений, таких как полные приседания и выпады. Бегуны должны сократить километраж до уровня, который не вызывает боли (во время бега или на следующий день после бега). Альтернативные виды деятельности, такие как езда на велосипеде, плавание или использование эллиптического тренажера, могут использоваться для поддержания физической формы во время лечения. Лед или другие методы холодного применения могут еще больше уменьшить симптомы. Горячее вообще не рекомендуется. Пациентам может быть особенно полезно прикладывание льда после физической активности. Хотя симптомы обычно уменьшаются с помощью этих методов, необходимо дальнейшее лечение, чтобы избежать рецидива.
Лед или другие методы холодного применения могут еще больше уменьшить симптомы. Горячее вообще не рекомендуется. Пациентам может быть особенно полезно прикладывание льда после физической активности. Хотя симптомы обычно уменьшаются с помощью этих методов, необходимо дальнейшее лечение, чтобы избежать рецидива.
ФИЗИОТЕРАПИЯ
Хорошо структурированная программа реабилитации является основой лечения. Несколько исследований показали, что физиотерапия эффективна при лечении PFPS. 21–24 Однако не существует одной программы, эффективной для всех пациентов. Программа реабилитации должна быть направлена на исправление неправильного положения надколенника путем устранения результатов, выявленных при физикальном обследовании. Некоторым пациентам может потребоваться значительное укрепление четырехглавой мышцы. У других может быть отличная сила четырехглавой мышцы, но чрезмерно плотные боковые структуры или плохая гибкость четырехглавой мышцы. Этим пациентам могут быть полезны методики мягких тканей и упражнения на гибкость. Поэтому детальная оценка дисбаланса отслеживания надколенника необходима для подбора лечения. Затем в рамках программы домашней реабилитации могут быть назначены определенные упражнения. Пациенты, которым требуется дополнительная оценка или постоянные инструкции, могут быть направлены к физиотерапевту.
Поэтому детальная оценка дисбаланса отслеживания надколенника необходима для подбора лечения. Затем в рамках программы домашней реабилитации могут быть назначены определенные упражнения. Пациенты, которым требуется дополнительная оценка или постоянные инструкции, могут быть направлены к физиотерапевту.
УСТРАНЕНИЕ ОСНОВНОЙ ПРИЧИНЫ
У большинства пациентов с PFPS тщательный сбор анамнеза позволит выявить провоцирующее событие. Изменения в характере активности, такие как увеличение пробега, бег по ступеням стадиона для улучшения физической формы или добавление упражнений с отягощениями, воздействующих на пателлофеморальный сустав, часто связаны с появлением симптомов. Также может способствовать чрезмерно изношенная или неподходящая обувь. Обсуждение этих вопросов с пациентом и разработка конкретного плана, позволяющего избежать повторения причинного поведения, важны для предотвращения рецидива.
ДРУГИЕ ПРОЦЕДУРЫ
Анальгетики . Хотя нестероидные противовоспалительные препараты (НПВП) обычно назначают пациентам с PFPS, существует мало доказательств, подтверждающих их эффективность. 25 НПВП или ацетаминофен могут быть рассмотрены в начале лечения для пациентов с симптомами во время повседневной деятельности и для тех, чьи симптомы не контролируются с помощью ледяных аппликаций.
25 НПВП или ацетаминофен могут быть рассмотрены в начале лечения для пациентов с симптомами во время повседневной деятельности и для тех, чьи симптомы не контролируются с помощью ледяных аппликаций.
Распорка . При лечении PFPS использовались различные скобы, рукава и ремни. Хотя корсет сам по себе может обеспечить некоторое облегчение симптомов, три проспективных рандомизированных исследования не обнаружили существенной пользы при использовании корсета в дополнение к физиотерапии. 26–28
Тейпирование надколенника . Тейпирование надколенника было предложено в качестве метода лечения PFPS за счет улучшения выравнивания и функции четырехглавой мышцы. Хотя результаты неконтролируемых исследований были обнадеживающими, результаты трех рандомизированных клинических испытаний не были последовательными: в двух не было обнаружено пользы при добавлении тейпирования надколенника к программе физиотерапии. 29–31 Необходимы дополнительные исследования, чтобы определить роль тейпирования надколенника в лечении PFPS.
Ортезы стопы . Как обсуждалось выше, проспективные исследования еще не продемонстрировали тесную взаимосвязь между статическими показателями смещения нижних конечностей и травмами нижних конечностей. Кроме того, в двух долгосрочных исследованиях не было обнаружено, что выравнивание предсказывает исход у пациентов с PFPS. 32,33 Другие исследования, однако, показали, что ортезы могут быть эффективны у некоторых пациентов с PFPS. 22,34 Мягкие ортезы, отпускаемые без рецепта, являются разумным выбором для пациентов с ПФБС со смещением. Для тех, у кого постоянные симптомы, можно рассмотреть возможность индивидуального ортопедического лечения.
Долгосрочные результаты
Существует несколько долгосрочных исследований по лечению PFPS. В двух исследованиях, в которых пациентов обучали программе домашних упражнений, сообщалось об успешных результатах примерно у 75-85% пациентов с PFPS. 33,35 Исследование спортсменов, которые посетили клинику спортивной медицины и были проинструктированы о тренировках с ВМО, показало, что 54% из них не испытывали боли или имели легкие симптомы спустя почти шесть лет.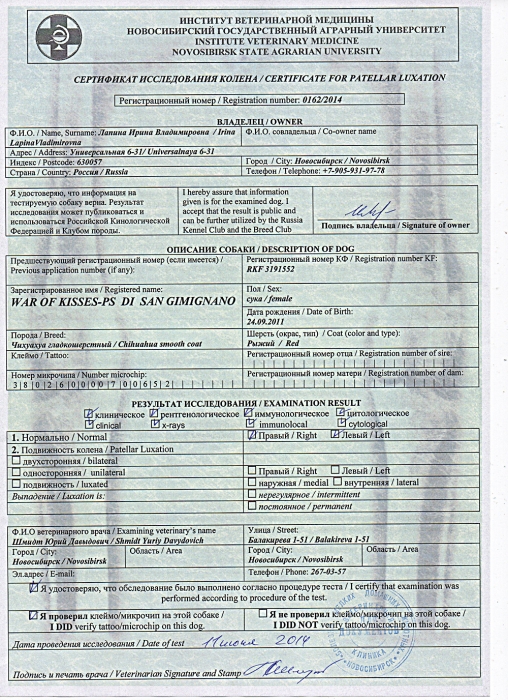 36 Интересно, что результаты артроскопии суставной поверхности надколенника не предсказывают исход. 33 Результаты, связанные с более плохим результатом, включают гипермобильность надколенника, пожилой возраст, двусторонние симптомы, а также боль в надколеннике и крепитацию при осмотре. 35,36
36 Интересно, что результаты артроскопии суставной поверхности надколенника не предсказывают исход. 33 Результаты, связанные с более плохим результатом, включают гипермобильность надколенника, пожилой возраст, двусторонние симптомы, а также боль в надколеннике и крепитацию при осмотре. 35,36
Хирургическая консультация
Хирургическая консультация по поводу PFPS может быть рассмотрена для тех пациентов, у которых симптомы сохраняются, несмотря на то, что они прошли по крайней мере от шести до 12 месяцев тщательной программы реабилитации, и у которых другие причины болей в передней части коленного сустава устранены. были исключены.
Большинство исследований хирургического лечения пателлофеморальных нарушений представляют собой неконтролируемые серии случаев. Контролируемые исследования хирургических результатов ограничены и сильно зависят от правильного отбора пациентов. Поскольку важно, чтобы хирургическая процедура учитывала индивидуальные особенности мальтрекинга надколенника у каждого пациента, консультация должна быть получена от хирурга, имеющего значительный опыт лечения заболеваний надколенниково-бедренного сустава.