Лапароскопия – это мало травмирующий способ проведения диагностики и оперативного вмешательства.
Лапароскопию проводят путем проникновения в брюшную полость к органам малого таза с помощью нескольких проколов, а затем вводят через них инструменты-манипуляторы.
Манипуляторы оснащены микроинструментами, подсветкой и микрокамерами, которые позволяют проводить операции с визуальным контролем, при этом не производя больших разрезов, что снижает риск послеоперационных осложнений, минимизирует операционную травму тканей и сокращает сроки реабилитации.
При проведении лапароскопии, чтобы брюшная стенка не мешала проведению смотра и операций, ее приподнимают за счет нагнетания внутрь брюшной полости воздуха – накладывают пневмоперитонеум (надувают живот).
Операция сопровождается разрезами и болевыми раздражениями, поэтому проводится под наркозом.

Показания
Лапароскопия очень широко используется в гинекологии:
- при бесплодии неясной причины, которая не выявлена при детальном не инвазивном исследовании.
- при неэффективности гормональной терапии при бесплодии,
- при операциях на яичниках (склерокистоз, кисты яичников, опухоли яичников),
- при подозрении на эндометриоз, спаечную болезнь,
- при хронических тазовых болях,
- при эндометриозе придатков матки, яичников, полости малого таза,
- при миоматозном поражении матки,
- при перевязке маточных труб, при внематочной беременности, разрыве трубы,
- при перекруте яичника, кисты, апоплексии яичника, внутреннем кровотечении,
- при обследовании малого таза.
Противопоказания к лапароскопии
Абсолютно противопоказана лапароскопия в гинекологии
- при тяжелых сердечнососудистых и легочных заболеваниях,
- при шоковом состоянии, в состоянии комы,
- при выраженном истощении организма,
- при нарушениях в системе свертывания.
Также противопоказана операция путем лапароскопии при грыжах белой линии живота и передней брюшной стенки, при грыжах диафрагмы.
Плановая лапароскопия противопоказана при ОРВИ, необходимо выждать как минимум месяц с момента болезни. Также запрещена операция при выраженных изменениях анализов крови и мочи, при бронхиальной астме, при гипертонии с высоким давлением.
Подготовка
Операции лапароскопии могут быть плановыми и экстренными.
При экстренных операциях подготовка может быть минимальной, если речь идет о спасении жизни пациентки.
При плановых операциях необходимо полное обследование со сдачей всех анализов:
Обязательно исследование группы крови и резус-фактора.
Перед операцией обязателен гинекологический мазок, проведение ЭКГ и флюорографии, УЗИ гинекологических органов, а если имеются хронические болезни – заключение терапевта о безопасности наркоза.
Перед операцией врач-хирург объясняет суть процедуры и объем вмешательства, а анестезиолог осматривает и выявляет наличие аллергий и противопоказаний к наркозу.
При необходимости назначается медикаментозная и психопрофилактическая подготовка к операции.
При отсутствии противопоказаний к операции и наркозу женщина подписывает письменное согласие на операцию отдельно на данный вид наркоза.
Проведение операции
Плановые операции обычно назначают на утро, и перед этим за несколько дней назначают легкую диету, а вечером перед операцией проводят очищение кишечника клизмой.
Запрещают прием пищи, а после 22.00 и воды, а утром клизму повторяют. Перед операцией запрещено пить и есть.
При опасности тромбозов перед операцией показано эластическое бинтование ног или ношение антиварикозных компрессионных чулок.
Суть лапароскопической операции
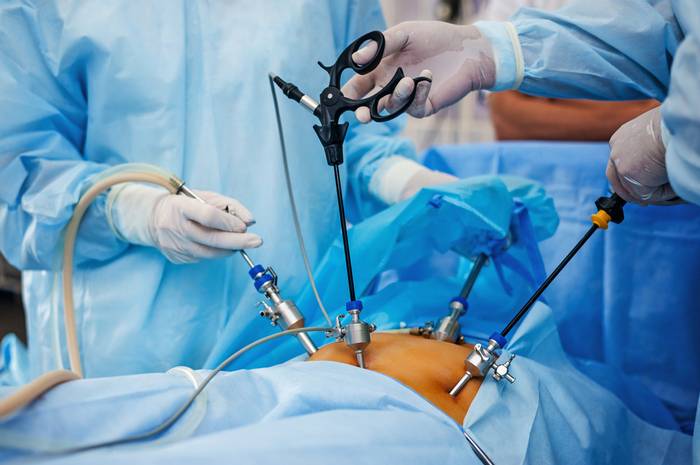
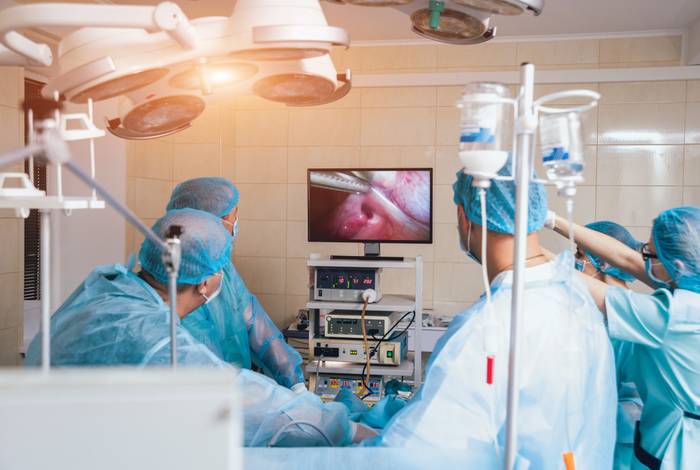
В зависимости от объема операции и ее локализации используют три или четыре прокола.
Один из троакаров (устройство для прокола брюшной полости и ведения инструментария), вводят под пупком, два других по бокам брюшной полости. На конце одного троакара находится камера для визуального контроля, на другом – световая установка, нагнетатель газа и инструменты.
В брюшную полость вводят углекислый газ или закись азота, определяются с объемом и техникой операции, проводят ревизию брюшной полсти (ее тщательный осмотр) и приступают к манипуляциям.
В среднем лапароскопические операции длятся от 15-30 минут до нескольких часов в зависимости от объема. Наркоз может быть ингаляционным и внутривенным.
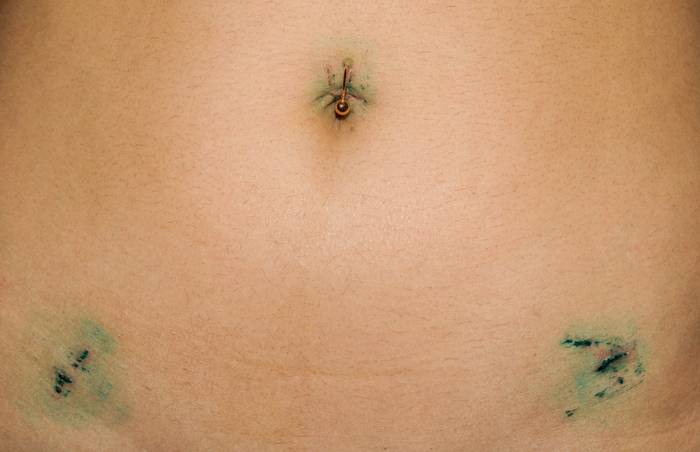
По окончании операции проводят еще раз ревизию, удаляют кровь или жидкость, скопившуюся при операции. Тщательно проверяют клеммирование сосудов (нет ли кровотечения). Устраняют газ и выводят инструменты. На места ввода троакаров на коже и подкожной клетчатке накладывают швы, на кожу – косметические.
После лапароскопии
Пациентка приходит в сознание еще на операционном столе, врачи проверяют ее состояние и рефлексы, на каталке переводят в послеоперационную.
При лапароскопии показаны ранний подъем с постели и прием пищи и воды, поднимают женщину в туалет и для активизации кровообращения уже через несколько часов.
Выписка проводится через двое-пятеро суток с момента операции в зависимости от объема вмешательства. Уход за швами проводят каждый день антисептиками.
Осложнения
Процент осложнений при лапароскопии невысок, гораздо ниже, чем при операциях с обширными разрезами.
При введении троакара могут быть ранения внутренних органов, повреждения сосудов с кровотечением, при нагнетании газа может быть подкожная эмфизема.
Также к осложнениям можно отнести внутренние кровотечения при недостаточном клеммировании или прижигании сосудов в области операционной зоны. Все эти осложнения профилактируются точным соблюдением методики и тщательной ревизией органов брюшной полости при операции.
- по сравнению с полостными и сильно травмирующими операциями в гинекологии лапароскопия имеет ряд несомненных преимуществ, особенно в молодом возрасте: практически не остается шрамов от операции,
- меньше риск послеоперационных осложнений и спаек,
- период реабилитации значительно уменьшен.
Диагностическая лапароскопия — процедура которая позволяет врачу непосредственно осмотреть органы живота и малого таза.
Как проводится Лапароскопия?
Лапароскопия обычно проводится в условиях стационара или амбулаторном отделении хирургического медицинского центра под общей анестезией (под наркозом). Наркоз позволяет пациенту поспать во время процедуры и не чувствовать боли. Иногда лапароскопию проводят и под местной анестезией. В такой ситуации проводят обезболивание только зоны вмешательства, пациент при этом остается в полном сознании.

Хирург производит небольшой разрез или прокол на уровне ниже пупка и вставляет специальную иглу, через которую проводится нагнетание СО2 в полость живота. Игла используемая для прокола брюшной стенки устроена таким образом, что гарантирует отсутствие повреждения структур полости живота. В результате нагнетания газа стенка живота поднимается в виде купола, что создает врачу условия для работы, позволяет четко и с большим увеличением осмотреть каждый орган.
Затем через этот же прокол в живот заводится трубка, содержащая встроенную видеокамеру. Если требуется выполнить какое-либо вмешательство во время осмотра в живот устанавливаются порты для введения других инструментов.
Если лапароскопия проводится по поводу гинекологического заболевания, то через шейку матки в ее полость могут ввести краситель, который позволит лучше осмотреть фаллопиевы трубы.
После осмотра из живота удаляются все инструменты и газ, затем закрываются ранее сделанные проколы. На их область накладываются стерильные маленькие повязки.
Как нужно готовиться к Лапароскопии?
За 8 часов до исследования пациент не должен ничего есть и пить. Непосредственно перед проведением исследования пациент должен подписать информированное согласие.
Как переносится Лапароскопия?
Если Лапароскопия проводится под общей анестезией, то пациент не чувствует во время процедуры никакой боли. Только места проведенных проколов могут немного беспокоить в последствии. Доктор в таком случае выпишет вам обезболивающие средства на этот период.
Если Лапароскопия проводилась под местной анестезией, пациент может чувствовать укол и жжение при введении местного обезболивающего средства. Сам лапароскоп может вызывать чувство давления, однако откровенной боли во время исследования не бывает. После проведения процедуры вы также можете чувствовать болезненность в зоне проведенных проколов брюшной стенки.
Обычно уже через несколько часов после проведенного исследования пациента отпускают домой. Лучше ехать домой в сопровождении.
Для чего проводится Лапароскопия?
Диагностическая Лапароскопия помогает выявить причину боли в животе или причину его увеличения. Лапароскопия проводится в том случае, если рентген и УЗИ не могут внести ясность.
Лапароскопия может выполняться в качестве альтернативы открытому оперативному вмешательству на животе.
При Лапароскопии могут быть найдены следующие заболевания:
- спайки в животе
- аппендицит
- эндометриоз
- холецистит
- кисты и опухоли яичников
- воспаление органов малого таза
- признаки повреждения органов
- признаки распространения рака
- опухоли
- фибромы и миомы матки
В руках квалифицированных специалистов Лапароскопия не несет риска для здоровья.
Как называется операция через проколы
Для большинства людей операция является достаточно пугающей перспективой, ведь хирургическое вмешательство подразумевает совершение различных разрезов на теле и накладывание швов, требует длительного периода реабилитации и нарушает работоспособность. Однако современные методики оперативной коррекции могут быть куда менее травматичными.
Несколько проколов
Во всем мире огромной популярностью пользуются малоинвазивные вмешательства, во время которых хирург минимально нарушает целостность тела пациента. Для проведения такой операции врач совершает всего несколько проколов. Подобное вмешательство считается куда более предпочтительным, нежели классическая открытая операция с крупными разрезами. И многие пациенты интересуются, как называется операция через проколы.
Такой вид хирургического лечения носит наименование эндоскопического и лапароскопии и может помочь пациентам с патологиями различной локализации:
- С недугами ЛОР-органов.
- С воспалением аппендикса.
- С желчнокаменной болезнью.
- С патологиями пищеварительного тракта.
- С суставными заболеваниями.
- С гинекологическими недугами и пр.
Достаточно часто методики малоинвазивного доступа используются специалистами пластической хирургии, к примеру, при изменении формы носа, подтяжке лица или увеличении груди.
Основные особенности
При выполнении эндоскопических операций врач совершает на теле пациента несколько небольших проколов, их диаметр обычно не превышает одного-двух сантиметров, а может быть и меньшим. Количество таких отверстий может быть разным и зависит от места локализации проблемы в организме пациента и ее особенностей. В среднем проводится от двух до четырех проколов.
Внутрь отверстий вводят:
- Лапароскоп или эндоскоп. Это название особенной жесткой трубки, оборудованной системой линз, камерой и источником света. Она передает изображение в режиме реального времени на экран монитора. Врач может хорошо видеть все свои манипуляции.
- Специальные хирургические инструменты небольшого размера. Они называются лапароскопическими могут включать в себя различные щипцы и зажимы, миниатюрные ножницы и специальный прибор для прижигания кровеносных сосудов — электрокоагулятор.
- Дополнительные инструменты, в частности, при проведении операций на брюшной полости может использоваться трубка для нагнетания углекислого газа.
Механизм проведения эндоскопического вмешательства в каждой отдельной ситуации может отличаться. Подобрать оптимальную методику в каждом конкретном случае может опытный врач.
Плюсы
Малотравматичная операция отличается множеством преимуществ, так как:
- Практически не нарушает целостность тканей и мышц.
- Сопровождается минимальной кровопотерей.
- Не приводит к формированию крупных рубцов.
- Позволяет выписаться из стационара в течение пары-тройки дней.
- Не вызывает сильных болей, выраженного отека после выполнения.
- Позволяет записать весь процесс на видео, что может пригодиться при дальнейшей терапии.
На сегодняшний день подобные вмешательства осуществляются во многих государственных клиниках. Целесообразность их выполнения в каждом конкретном случае определяется лечащим врачом.
Вконтакте
Google+
Процедура лапароскопии проводится хирургом в условиях операционной. Больной находится на операционном столе под действием общего наркоза. Врач делает 3-4 разреза на теле оперируемого, длина отверстий обычно составляет не более 2 см, специальным зондом углубляет их. Затем в эти отверстия вставляют трубки, через которые будут вводиться стерильные хирургические инструменты.
В одну из установленных трубок поступает углекислый газ, он нужен, чтобы расправить живот, сделав как можно более доступными для манипуляций внутренние органы. При помощи оставшихся трубок медперсонал вводит различные хирургические принадлежности, а также видеокамеру, с помощью которой на экран в операционной выводится изображение необходимого органа. Хирург производит необходимые действия, а затем извлекает все инструменты и накладывает на разрезы швы. 
С помощью лапароскопии проводятся операции по удалению доброкачественных и злокачественных опухолей всех органов брюшной полости, удаление кист яичников, тела матки, операции на маточных трубах при внематочных беременностях, восстановление проходимости маточных труб и многие другие.
Если рассматривать преимущества и недостатки лапароскопии, то первых больше и они значительно серьезнее. Плюсов у данной операции действительно хватает:
— низкая потеря крови и минимальное травмирование тканей, что облегчает восстановительный период;
— послеоперационные боли после лапароскопии не такие сильные, как после обычной хирургии, что снижает потребление обезболивающих лекарств и способствует лучшему самочувствию;
— скорая выписка из стационара, после проведения операции и быстрое выздоровление больного;
— маловероятное заболевание послеоперационными инфекциями, потому что соприкосновение хирургических предметов с внутренними органами и окружающей средой ограничено;
— целенаправленный доступ к нужному органу;
— отсутствие больших некрасивых шрамов.
Недостатками лапароскопии можно считать:
— значительная стоимость и высокотехнологичные требования;
— возможные осложнения, такие как кровотечение во время процедуры, повреждение здоровых органов и др.;
— повышенные требования к квалификации хирурга;
— имеются противопоказания к проведению такого вмешательства;
— отсутствие тактильных ощущений у врача.
Операции через проколы | Клиника «Движение»
Многие люди боятся операции. И это нормально. Мы всегда боимся чего-то, о чем мало имеем представления. Среди друзей и знакомых всегда найдется человек, который будет рассказывать страшные истории о наркозе, мучительных болях после операции, сложном периоде восстановления. В то же время, многие знают о современных достижениях медицины, наслышаны о, так называемых, операциях через проколы.
Действительно любое оперативное вмешательство – это сложное действие, в результате которого мы планируем избавиться от патологии, которая не поддается консервативной терапии. Операции имеют разную направленность. Мы можем планировать удалить часть органа или наоборот провести реконструкцию анатомических изменений. В любом случае операция делится на 3 основных этапа – оперативный доступ, оперативный прием, восстановление целостности тканей или завершение операции. И проблема состоит в том, что сама операция (оперативный прием) намного легче и проще, чем оперативный доступ. Например, при удалении желчного пузыря обычным способом (разрезом), время, которое требуется для выполнения доступа к органу, значительно больше, чем само удаление. Поэтому первой операцией, выполненной с помощью проколов, была именно холецистэктомия.
По-другому операции через проколы называются лапароскопическими (лапаро – живот, скопия – осмотр). Смысл данной хирургии в значительном уменьшении травматизации передней брюшной стенки. Ведь именно разрез передней стенки живота может привести к таким послеоперационным осложнениям, как гематома, нагноение, тромбоэмболия, выраженный болевой синдром, послеоперационная грыжа. Таким образом, уменьшая размер раны, мы в разы уменьшаем вероятность развития вышеуказанных осложнений.
При лапароскопическом доступе используются специальные инструменты – троакары, диаметр которых максимально 12 мм. Для хорошего обзора в брюшную полость вводится углекислый газ. Также используется видеокамера и специальные длинные хирургические инструменты. Вопреки расхожему мнению, у хирурга намного лучший обзор и ничуть не меньшие возможности, чем в открытой хирургии. Конечно, данные операции должны выполняться на хорошем оборудовании и высококвалифицированными специалистами, что увеличивает безопасность вмешательства. Также стоит отметить, что развитие современной техники позволяет выполнять абсолютно все операции на брюшной полости лапароскопическим методом – от аппендицита и холецистита, до грыж и резекции желудка. Огромное количество исследований доказывают высокую безопасность и эффективность данной хирургии.
Отдельно стоит остановиться на анестезиологическом сопровождении данных операций (наркозе). Технические особенности выполнения лапароскопических вмешательств требуют применения только общего наркоза – эндотрахеального наркоза. Также при современном оборудовании, квалификации врачей-анестезиологов, качестве медикаментозных препаратов, общий наркоз не представляет серьезной угрозы здоровью и состоянию пациента. Как правило, лапароскопический доступ сокращает время операции, а соответственно и время нахождения пациента в наркозе.
Малотравматичный доступ проявляется еще и низким уровнем болевого синдрома после операции. Восстановление происходит намного быстрее. Например, после лапароскопической холецистэктомии, пациента выписывают уже на следующий день. Поэтому лапароскопическая хирургия в Волгограде набирает все большую популярность.
Наш консультант – доктор медицинских наук, главный гинеколог-эндоскопист 31-й городской клинической больницы г. Москвы, президент Московского клуба гинекологов-эндоскопистов Сергей Штыров.
Должно быть, многие из нас видели документальные кинокадры, на которых филиппинские хилеры производили сложнейшие операции без помощи инструментов. Их руки проникали внутрь человеческих тел каким-то неведомым способом, причем сама манипуляция была практически бескровной, а после вмешательства на коже не оставалось никаких следов. Одни люди до сих пор считают это магией, но большинство – простой ловкостью рук. Лапароскопические операции – обыкновенное чудо сегодняшних дней – сделали филиппинские сказки былью.
Проколы по видео
Лапароскопию, как и большинство других хирургических вмешательств, проводят под общим наркозом. В передней брюшной стенке делают три-четыре глубоких прокола, размер которых не превышает 10-12 мм, – этого вполне достаточно, поскольку сами инструменты очень тонкие, не больше 7-10 мм. Затем с помощью специального прибора лапарофлятора в брюшную полость через прокол вдувают газ, обычно углекислый. Газ приподнимает брюшную стенку, чтобы хирургу было удобнее работать. Через другой прокол вводится оптический прибор с источником света. Современная оптика соединяется с экраном монитора, на который выводится детальное и всестороннее изображение внутреннего органа. Его можно рассмотреть во всех подробностях, воспользовавшись функцией увеличения изображения. После того как никаких сомнений в окончательном диагнозе у хирурга не останется, через проколы в брюшную полость пациентки вводятся инструменты-манипуляторы.
За ходом операции хирург следит, глядя на экран. Все происходящее записывается на пленку, которая потом поступает в распоряжение пациентки. Это «домашнее видео» может понадобиться в будущем, если женщине предстоят другие операции. Ну а в крайних случаях видеоматериал может послужить неопровержимым доказательством врачебной ошибки в судебном споре.
Лапароскопически можно удалить доброкачественную опухоль (кисту) яичника, рассечь спайки, сделать перевязку маточных труб при стерилизации, восстановить их проходимость при трубном бесплодии, разобраться с воспалительными и гнойными процессами, удалить матку при фиброаденоме, устранить внематочную беременность и перекручивание придатков, провести диагностику и лечение эндометриоза.
В некоторых случаях (полипы и миомы матки) вместо лапароскопии может быть назначена еще более щадящая операция – гистероскопия. При этом методе и прокалывать ничего не нужно, поскольку все необходимые инструменты вводятся через шейку матки в ее полость. После гистероскопии пациентку выписывают домой уже спустя несколько часов.
Сберечь самое дорогое
Достоинства лапароскопии не исчерпываются только тем, что эти операции менее болезненные и травмирующие. Этот метод помогает сохранять органы, которые при полостных операциях спасти было бы невозможно. Так, раньше женщин с внематочной беременностью оперировали только после разрыва маточной трубы. Вместе с удалением второго из этих парных органов женщина навсегда теряла способность беременеть. Теперь же с помощью лапароскопии врач может выявить внематочную беременность на самых ранних этапах и спасти маточную трубу, вовремя удалив оттуда «блудную» яйцеклетку.
В недавнем прошлом при таком недуге, как перекрут придатков, которым страдают преимущественно молодые женщины и девушки, единственным выходом было полное удаление этих органов, что также неминуемо приводило к бесплодию. Современная лапароскопия позволяет обойтись менее радикальными мерами. Если придатки здоровы и в них еще не нарушилось кровообращение, можно их сохранить, тем самым вернув женщине надежду стать матерью.
Лапароскопия изначально была задумана не как лечебный, а как диагностический метод. И сегодня она часто используется для этой цели. Например, с ее помощью можно выявить эндометриоз (разрастание клеток, выстилающих матку, в неположенном месте), тогда как другие методы, например УЗИ, не в состоянии распознать этот недуг. Лапароскопическим путем можно не только выявить, но и вылечить эндометриоз, а значит, устранить еще одну потенциальную причину бесплодия.
Через проколы также удаляют и миоматозные узлы, не затрагивая при этом матку (метод носит название «миомэктомия»). Через «трубочку» проводится и эмболизация маточных артерий (ЭМА) – самый современный метод лечения миомы матки, позволяющий не только сохранить орган, но и предотвратить повторное возникновение миомы.
Преимущества очевидны
Показания к эндоскопической хирургии расширяются с каждым днем. Однако сегодня операции через проколы практически не проводятся у пациенток с тяжелой формой спаечного процесса, злокачественными и слишком крупными (свыше 20 недель) доброкачественными опухолями. Но окончательное решение по поводу выбора метода лечения остается за доктором. Абсолютным исключением для лапароскопии служит только геморрагический шок у пациентки. Другие, традиционные для полостных операций противопоказания – такие как ожирение, большая кровопотеря, наличие шрамов от предыдущих операций, – наоборот, являются прямыми показаниями именно для лапароскопии.
Операции через проколы проводят далеко не во всех клиниках, потому что для их проведения требуется сложное, дорогостоящее оборудование и профессионалы-эндоскописты, владеющие данным методом. Но если речь идет не об экстренной, а о плановой операции, при которой у женщины есть возможность немного подождать, лучше остановить свой выбор на клинике, имеющей возможность проводить эту щадящую хирургию. Разумеется, если данный метод подходит по показаниям.
Смотрите также:
Лапароцентез – это лечебная или диагностическая операция, проводимая путем прокола передней стенки живота. Она выполняется с помощью специального инструментария, который позволяет минимизировать операционную травму и получить ценную клиническую информацию.

Впервые осмотр брюшной полости с помощью эндоскопической техники был выполнен русским акушером-гинекологом Оттом Д.В. в 1901 году.
Показания
Основные показания к проведению лапароцентеза:
- диагностика перфорации полого органа брюшной полости: прободная язва желудка, двенадцатиперстной кишки, дивертикула тонкой кишки;
- закрытые травмы органов брюшной полости, особенно у пациентов в бессознательном, коматозном состоянии;
- сочетанные торакоабдоминальные ранения — травма грудной клетки и живота для исключения патологии диафрагмальной мышцы;
- клиническая картина внутрибрюшного кровотечения из неустановленного источника;
- повреждение, разрыв опухолевидных, кистозных образований;
- скопление избыточного количества патологической жидкости в брюшной полости — асцит.
Все вышеперечисленные показания, за исключением последнего, относятся к диагностическим. Лапароцентез в этих случаях представляет собой хирургическое обследование. При асците он является лечебной процедурой, которая направлена на эвакуацию скопившейся жидкости через сформированный в передней стенке живота прокол.
Обратите внимание! Как и любая хирургическая манипуляция, связанная с проникновением во внутреннюю среду организма, лапароцентез должен выполняться по строгим показаниям и при исчерпывании возможностей других диагностических методов.

Противопоказания
При массивных травмах лапароцентез направлен на спасение жизни больного — в таких случаях абсолютных противопоказаний к нему не существует. Но ряд состояний являются относительными противопоказаниями, при наличии которых манипуляцию можно отсрочить или выполнить соответствующую подготовку:
- воспалительные изменения передней брюшной стенки в месте пункции — флегмона, абсцесс;
- спаечный процесс в брюшной полости в результате предшествующих хирургических манипуляций или заболеваний;
- грыжевое выпячивание передней стенки живота;
- повышенное газообразование — метеоризм;
- беременность;
- нарушения свертывающей системы крови.
Наличие указанных патологий увеличивает риск травмирования органов малого таза и брюшной полости, что может привести к развитию послеоперационных осложнений.
Подготовка к операции
Экстренные и жизнеугрожающие состояния часто вынуждают сводить предоперационную подготовку к достаточному минимуму, который определяется индивидуально.
При наличии достаточного количества времени, например, лапароцентез с целью эвакуации асцитической жидкости, выполняют следующие обследования:
- гематологический анализ крови, общий анализ мочи;
- биохимический анализ крови;
- коагулограмму;
- электрокардиограмму;
- определение групповой принадлежности крови и резус-фактора.
Также целесообразно выполнение специфических инструментальных методов обследования в зависимости от патологического процесса: УЗИ, компьютерной томографии или МРТ, обзорной рентгенографии живота или органов грудной клетки и т.д.
Непосредственно перед манипуляцией пациенту следует помочиться самому или опорожнить уретральным катетером мочевой пузырь с помощью медперсонала во избежание травмирования органов полости таза.

Техника проведения
Диагностический лапароцентез проводят в положении пациента лежа на спине, при асците обычно – в сидячем положении. Основные этапы лапароцентеза:
- Операционное поле находится на 1–2 см ниже пупочного кольца по средней линии живота в точке Калька. Его обрабатывают раствором антисептика и отграничивают стерильным материалом.
- Выполняют местную анестезию инъекцией обезболивающего препарата — 10–20 мл лидокаина, новокаина.
- Скальпелем производят поперечный разрез кожи с подлежащей жировой клетчаткой длиной 1–2 см.
- Поднимают верхний край раны с помощью зажима, цапки или шва-держалки.
- Аккуратными вращательными движениями вводится троакар — специальная металлическая трубка с колющим стилетом, направленный стилетом к грудной клетке под острым углом. Решающим является ощущение провала троакара в брюшную полость. При значительном сопротивлении можно выполнить надрез апоневроза.
- Стилет вынимается и оценивается поступающее по троакару содержимое. При обнаружении крови, кишечного содержимого, каловых масс, гноя диагноз не оставляет сомнений и является показанием к экстренному оперативному вмешательству. В случае отсутствия содержимого через троакар вводят «шарящий» катетер – прозрачную пластиковую трубочку. На конце, направленном в брюшную полость, располагается несколько отверстий. Противоположный конец соединяется со шприцем, которым втягивают возможное содержимое, заводя катетер в различные участки живота: по направлению к печени, мочевому пузырю, селезенке, слепой кишке и т.д.
- «Шарящий» катетер и троакар извлекают, место пункции прошивают 1–2 швами и накладывают асептическую повязку. В сомнительных случаях допускается временная фиксация катетера для последующей оценки поступающей жидкости.
При скоплении достаточного количества содержимого (более 1 литра) чувствительность и специфичность лапароцентеза превышают 90%. Если получить жидкость не удается, в брюшную полость с помощью шприца вводят 1000–1500 мл коллоидного раствора и аспирируют его обратно. Окрашивание в розовый цвет свидетельствует о внутрибрюшном кровотечении, появление примеси мочи – о травме мочевого пузыря, хлопья фибрина – о перитоните, каловое содержимое – о травме кишечника.
Эвакуация асцитической жидкости должна осуществляться медленно, не более 1000 мл за 4–5 минут, с целью предотвращения внезапного падения артериального давления и обморока пациента при циррозе печени, декомпенсированной сердечной недостаточности и т.д. После завершения процедуры содержимое отправляют на цитологическое исследование.

Возможные осложнения
Адекватная постановка показаний и правильное техническое исполнение лапароцентеза являются залогом успешности процедуры и нормального послеоперационного течения. В 2–3% случаев возможно развитие неблагоприятных последствий:
- Кровотечение: возникает при ранении троакаром сосудов, проходящих в передней стенке живота, как правило, эпигастральных артерий, или травме «шарящим» катетером. Риск кровотечения увеличивается у пациентов с асцитом при циррозе печени, т.к. такие больные имеют развитую сосудистую сеть.
- Ятрогенное, т.е. вызванное врачебным вмешательством, повреждение органов брюшной полости и малого таза: петель тонкой кишки, мочевого пузыря и т.д. Возможность травматизации увеличивается при несоблюдении техники лапароцентеза и спаечной болезни брюшной полости.
- Инфекционные осложнения: развиваются при несоблюдении правил антисептики и асептики. Это может вызвать нагноение послеоперационной раны, флегмону передней брюшной стенки, перитонит, сепсис.
Особенности послеоперационного периода
Поскольку лапароцентез – малоинвазивная процедура, не требующая общей анестезии, течение послеоперационного периода определяется основной патологией.
При стабильном состоянии пациента проводят стандартный мониторинг гемодинамических показателей: частоты сердечных сокращений, артериального давления, ЭКГ.
После лечебного лапароцентеза при асците пациент может покинуть стационар через несколько часов.
Внимание! При появлении после операции немотивированной слабости, падения давления, учащения пульса, кровотечения из места пункции, покраснения, гноетечения необходимо обратиться к врачу.
Заключение
Высокая информативность, относительная простота проведения обусловливает значительную клиническую ценность лапароцентеза. В экстренной хирургии он играет одну из ведущих ролей в диагностике острых заболеваний и травм.
90000 Lumbar Puncture: Definition and Patient Education 90001 90002 A lumbar puncture is sometimes called a «spinal tap.» It’s a medical procedure that can involve collecting a sample of cerebrospinal fluid (CSF). CSF is the fluid that surrounds your spinal cord and brain. A laboratory can test it for signs of certain medical conditions and infections. 90003 90002 Your doctor may order a lumbar puncture for a few different reasons. They may use it to check for signs of certain medical conditions, such as: 90003 90006 90007 meningitis 90008 90007 myelitis 90008 90007 demyelinating diseases, such as multiple sclerosis 90008 90007 cancers that can affect your spinal cord and brain 90008 90007 subarachnoid hemorrhage 90008 90017 90002 In some cases, they may use a lumbar puncture to administer medication directly into your spinal canal.For example, they may use it to give you chemotherapy drugs. 90003 90002 A lumbar puncture can help your doctor accurately diagnose or rule out certain medical conditions, including some life-threatening illnesses. The quicker they make a diagnosis, the sooner you can get appropriate treatment. Some conditions, such as bacterial meningitis, can be fatal if you do not get treatment for them quickly enough. 90003 90002 A lumbar puncture can also help your doctor give you some types of medication.90003 90002 A lumbar puncture is generally considered safe, but it can involve some risks. According to the Mayo Clinic, up to a quarter of people who get a lumbar puncture develop a headache afterward. Lying down for a few hours after the procedure may lower your risk of getting a headache. 90003 90002 Other potential risks include tenderness or pain in your lower back and bleeding near the puncture site. You may experience some pain and numbness that shoots down your legs. In rare cases, people experience brainstem herniation, which is the movement of brain tissue from its normal position in your skull.This is uncommon. 90003 90002 Tell your doctor about all of the medications you’re taking and ask them if you should stop taking any of them before your lumbar puncture. For example, they may advise you to stop taking blood thinners, such as aspirin or warfarin. 90003 90002 Your doctor may also order a CT or MRI scan before your lumbar puncture. They can use it to check for signs of swelling around your brain or other problems. 90003 90002 Your doctor will conduct a lumbar puncture using a needle and syringe.They’ll collect a sample of your spinal fluid in a tube attached to the syringe. Then, they’ll send it to a laboratory for testing. 90003 90002 The procedure usually takes about 45 minutes. It usually includes the following steps: 90003 90036 90007 They’ll likely position you on your side. 90008 90007 They’ll clean your back with an antiseptic solution to reduce your risk of infection and numb it with a local anesthetic. 90008 90007 They’ll inject a hollow needle into your subarachnoid space to collect a sample of your CSF.You may feel some pressure at this point, but the procedure usually is not painful. 90008 90007 After they remove the needle, they’ll clean and bandage the puncture site. 90008 90045 90002 For a short period after the procedure, it’s likely they’ll monitor you for a headache, dizziness, or other side effects. 90003 90002 They’ll send the CSF sample to a lab for testing. Professionals in the lab may: 90003 90006 90007 evaluate its appearance for cloudiness 90008 90007 check it for the presence of protein and glucose 90008 90007 measure the level of red and white blood cell levels it contains 90008 90007 check it for the presence of bacteria or viruses 90008 90017 90002 It may take anywhere from a few hours to several days for them to analyze your sample.Your doctor can help you understand what the results mean. They’ll also advise you on any follow-up steps you should take. 90003 90002 Your long-term outlook will depend on your final diagnosis. Ask your doctor for more information about your specific condition, treatment plan, and long-term outlook. 90003.90000 Punctured lung (pneumothorax): Symptoms, treatment, and recovery 90001 90002 A punctured lung involves air escaping from the lung into the space between it and the chest wall. The condition can cause the lung to collapse, which makes breathing a problem. 90003 90002 For a person to understand how a punctured lung occurs, it helps to learn more about the anatomy of the lung. 90003 90002 There are two layers of protective tissue called the visceral and parietal pleura that surround the lung.The space between the two layers is called the pleural cavity or pleural space. 90003 90002 When air collects in the pleural space, it is called a punctured lung. 90003 90010 Fast facts on punctured lung: 90011 90012 90013 The medical term for a punctured lung is a pneumothorax. 90014 90013 There are different causes and types of punctured lungs. 90014 90013 In some people, a punctured lung happens spontaneously. 90014 90019 Share on PinterestA punctured lung, which can cause a lung to collapse, may be caused by a violent injury.90002 If air collects in the pleural space outside of the lung, it has nowhere else to go. 90003 90002 The air puts pressure on the lung, preventing proper expansion and causing it to collapse. 90003 90002 The size of a pneumothorax can vary with only a small portion of the lung collapsing in some cases. 90003 90002 90027 What are the causes? 90028 90003 90002 A punctured lung can occur due to a violent injury, such as a knife wound or gunshot to the chest. 90003 90002 The condition can also develop as a complication from being on a mechanical ventilator.90003 90002 More commonly, a spontaneous punctured lung occurs in people who have an underlying lung disease. 90003 90002 It is called a secondary spontaneous pneumothorax when it occurs in people with lung disease. 90003 90002 A punctured lung in someone without lung disease is called a primary spontaneous pneumothorax. 90003 90002 The symptoms of a punctured lung can vary. Usually, the greater the portion of the lung that has collapsed, the worse the symptoms are. 90003 90002 Typical symptoms include: 90003 90012 90013 90027 Shortness of breath 90028: Because the lung may not fully expand, breathing problems are usual.90014 90013 90027 Chest pain 90028: The lung itself has few pain receptors. Chest pain due to a punctured lung occurs from irritation of the tissue lining the lung. The pain is often described as sharp. 90014 90013 90027 Shoulder pain 90028: Pain may radiate to the shoulder and back and is often made worse with coughing. 90014 90013 90027 Decreased sounds of breath 90028: Because the lung is not expanding properly, air can not be heard going in and out of the lungs on the affected side. 90014 90013 90027 Bluish skin color 90028: The skin can develop a bluish tinge from a lack of oxygen reaching the organs and extremities.90014 90013 90027 Increased heart rate 90028: A punctured lung may lead to lower oxygen levels in the body, which can affect heart function and lead to an increased heart rate. 90014 90013 90027 Lightheadedness 90028: If blood oxygen level decreases, it can cause a person to feel lightheaded. 90014 90019 90002 Signs of a punctured lung can also be seen on a chest X-ray, where black areas of air between the lung and chest wall will be visible. 90003 Share on PinterestWhen there are no symptoms, a doctor may monitor the lungs with repeated X-rays.90002 What treatment is needed depends on the severity of the condition and if a person is experiencing problems. 90003 90002 90027 When there are no symptoms 90028 90003 90002 In instances where only a small portion of the lung has collapsed, and the pneumothorax is considered limited, treatment may not be needed. The excess air in the pleural space is reabsorbed and the lung re-expands unaided. 90003 90002 If no treatment is needed, the doctor usually monitors the lung with repeated chest X-rays to make sure the condition has resolved.90003 90002 Some people who have decreased oxygen levels due to a punctured lung may need supplemental oxygen until their lung re-expands fully. 90003 90002 90027 When there are symptoms 90028 90003 90002 When symptoms, such as breathlessness, are present or a large portion of the lung has collapsed, treatment is needed. 90003 90002 Treatment for a pneumothorax involves lessening pressure on the affected lung to allow it to re-expand. 90003 90002 The most common and effective way of dealing with a punctured lung is by the insertion of a chest tube or hollow needle.90003 90002 For this procedure, the doctor inserts a hollow needle or chest tube into the pleural space to let the air out. A syringe is attached to the needle to draw the excess air out of the space. 90003 90002 A chest tube is made of plastic and inserted into the body, in a similar way to a needle, to remove the air. The chest tube can be connected to a suction machine to remove the excess air from the pleural cavity. 90003 90002 If a large portion of the lung has collapsed, the chest tube may have to stay in place for a few days.90003 90002 As the air comes out, the pressure against the lung is decreased and the lung tissue can expand again. 90003 90002 Additional procedures may be required if all the air can not be removed or further air enters the pleural space. 90003 90002 The time it takes to recover from a punctured lung will vary. Recovery time is determined by the extent of the pneumothorax and the treatment that is needed. In general, recovery will take a few weeks. 90003 90002 During the recovery time, a person may be monitored to make sure their lungs are working properly.90003 90002 People recovering from a punctured lung may be instructed to do breathing exercises to encourage full lung expansion. 90003 90002 It is best to talk to a doctor to determine how often and for how long breathing exercises should be done. 90003 90002 Although a punctured lung can be serious, it is not usually a fatal condition. 90003 90002 The outlook for someone with a punctured lung often depends on the cause, but treatment is usually effective. Once a punctured lung has healed, it does not typically cause adverse health effects.90003 90002 Many people with a punctured lung may develop another one at some point. According to research, about 35 percent of people who have a punctured lung have a recurrence. 90003 90002 Since some punctured lungs occur spontaneously without a specific cause, it can be difficult to prevent the condition in all cases. 90003 90002 But cigarette smoking may increase a person’s risk of a recurrence if they have already had a pneumothorax. A small study of 115 people indicated that smoking had a significant effect on developing another spontaneous punctured lung.90003.90000 Lumbar puncture — NHS 90001 90002 90003 A lumbar puncture is where a thin needle is inserted between the bones in your lower spine. It should not be painful, but you may have a headache and some back pain for a few days. 90004 90005 90002 It’s carried out in hospital by a doctor or specialist nurse. 90005 90008 When a lumbar puncture may be needed 90009 90002 A lumbar puncture may be used to: 90005 90012 90013 take a sample of fluid from your spinal cord (cerebrospinal fluid) or measure the fluid’s pressure — to help diagnose a condition 90014 90013 inject medications — such as painkillers, antibiotics or chemotherapy 90014 90013 inject a spinal anaesthetic (epidural) — to numb the lower part of your body before an operation 90014 90013 remove some fluid to reduce pressure in the skull or spine 90014 90021 90008 Before having a lumbar puncture 90009 90002 Your doctor or nurse should explain what’s going to happen and why you need a lumbar puncture.90005 90002 A few days or weeks before the test: 90005 90012 90013 you may have a CT scan or MRI scan — to make sure you need the lumbar puncture and it’s safe to have one 90014 90013 let the hospital know if you’re taking blood-thinning medication (anticoagulants) — such as warfarin 90014 90021 90002 On the day: 90005 90012 90013 you can eat, drink and take medicine as normal 90014 90013 you’ll be asked to sign a consent form 90014 90013 you’ll usually need to undress and change into a hospital gown before the procedure — you might also want to use the toilet 90014 90021 90008 What happens during a lumbar puncture 90009 90046 You normally lie on your side, with your legs pulled up and your chin tucked in Credit: 90002 PETER GARDINER / SCIENCE PHOTO LIBRARY 90005 90002 https: // www.sciencephoto.com/media/137879/view 90005 90051 This allows the needle to be inserted between the bones more easily Credit: 90002 PETER GARDINER / SCIENCE PHOTO LIBRARY 90005 90002 https://www.sciencephoto.com/media/137879/view 90005 90002 The doctor or nurse will: 90005 90058 90013 90003 Clean your skin and numb the area with local anaesthetic (you’ll be awake during the procedure). 90004 Children may also be given medicine to help them relax and keep still.90014 90013 90003 Insert a thin needle through the skin, between 2 bones in the lower part of your spine. 90004 This should not be painful, but you may feel some pressure. 90014 90013 90003 Remove the needle once the procedure is finished and apply a small plaster or dressing. 90004 90014 90071 90008 How long does a lumbar puncture take? 90009 90002 A lumbar puncture takes around 30 to 45 minutes, but you’ll need to stay lying down at the hospital for at least another hour while the nurses monitor you.90005 90002 You’ll be able to go home the same day if you feel well enough, but you will not be able to drive yourself home. 90005 90008 Getting the results 90009 90002 The doctor or nurse who performs the lumbar puncture can often tell you some of the results straight away and explain what they mean. 90005 90002 You may need to wait for at least 48 hours for the full results. Some laboratory test results are available within a couple of hours in an emergency.90005 90008 Side effects of a lumbar puncture 90009 90002 A lumbar puncture is generally a safe procedure and serious side effects are uncommon. 90005 90002 The most common side effects are: 90005 90012 90013 headaches, which can last for up to a week — you’ll be given painkillers at the hospital if you need them 90014 90013 swelling and lower back pain where the needle was inserted — this should get better on its own after a few days and is normally nothing to worry about 90014 90021 90008 Recovering from a lumbar puncture 90009 90002 While you’re recovering from a lumbar puncture: 90005 90100 Do 90101 90012 90013 drink plenty of fluids 90014 90013 take painkillers, such as paracetamol 90014 90013 lie down instead of sitting upright 90014 90013 try drinks containing caffeine, such as coffee, tea or cola — some people find this helps to relieve the headaches 90014 90013 remove the dressing or plaster yourself the next day 90014 90021 90100 Do not 90101 90012 90013 do not drive or operate machinery for at least 24 hours 90014 90013 do not play sport or do any strenuous activities for at least a week 90014 90021 90002 90100 Non-urgent advice: Contact the hospital team or a GP if: 90101 90005 90012 90013 your headaches are severe or do not go away 90014 90013 you’re feeling or being sick 90014 90013 you have a very high temperature or feel hot and shivery 90014 90013 it’s painful to look at bright lights 90014 90013 the swelling in your back lasts for more than a few days or keeps getting worse 90014 90013 you see blood or clear fluid leaking from your back 90014 90021 What we mean by severe pain 90140 90141 Severe pain: 90142 90143 90012 90013 always there and so bad it’s hard to think or talk 90014 90013 you can not sleep 90014 90013 it’s very hard to move, get out of bed, go to the bathroom, wash or dress 90014 90021 90152 90141 Moderate pain: 90142 90143 90012 90013 always there 90014 90013 makes it hard to concentrate or sleep 90014 90013 you can manage to get up, wash or dress 90014 90021 90152 90141 Mild pain: 90142 90143 90012 90013 comes and goes 90014 90013 is annoying but does not stop you doing things like going to work 90014 90021 90152 90175 90002 Page last reviewed: 23 January 2018 90177 Next review due: 23 January 2021 90005 .90000 Puncture Wound — What You Need to Know 90001 90002 This material must not be used for commercial purposes, or in any hospital or medical facility. Failure to comply may result in legal action. 90003 90004 WHAT YOU NEED TO KNOW: 90005 90004 What is a puncture wound? 90005 90002 A puncture wound is a hole in the skin made by a sharp, pointed object. The area may be bruised or swollen. You may have bleeding, pain, or trouble moving the affected area. 90003 90010 90011 90012 90013 90014 90015 90016 90017 90004 How is a puncture wound diagnosed? 90005 90002 Your healthcare provider will examine your injury and look for signs and symptoms of infection.He or she will also check how well you can move the injured area and ask if you have any numbness. Tell your provider how and when you were injured, especially if it was an animal bite. 90003 90022 90023 90024 An x-ray, ultrasound, CT, or MRI 90025 may show deeper injuries or foreign objects. You may be given contrast liquid to help the injury or objects show up better in the pictures. Tell the healthcare provider if you have ever had an allergic reaction to contrast liquid. Do not enter the MRI room with anything metal.Metal can cause serious injury. Tell the healthcare provider if you have any metal in or on your body. 90026 90027 90004 How is a puncture wound treated? 90005 90002 Treatment depends on how severe the wound is and when the injury happened. You may need any of the following: 90003 90022 90023 90024 Wound cleaning 90025 may be needed to remove dirt or debris. This will decrease the chance of infection. Before the wound is cleaned, your healthcare provider may give you medicine to numb the area and help you relax.90026 90023 90024 Medicine 90025 to treat pain or prevent a bacterial infection may be given. 90026 90023 90024 A tetanus vaccine 90025 may be needed. Tell your healthcare provider if you have had the tetanus vaccine or a booster within the last 5 years. You may be given a tetanus shot, if needed. 90026 90023 90024 Surgery 90025 may be needed if your wound needs a lot of cleaning or removal of deep foreign objects. Your wound may be left open until it heals, or it may be closed with stitches.90026 90027 90004 How can I manage my symptoms? 90005 90022 90023 90024 Rest and elevate 90025 the injured area above the level of your heart as often as you can. This will help decrease swelling and pain. Prop your injured area on pillows or blankets to keep it elevated comfortably. 90026 90027 90004 When should I seek immediate care? 90005 90022 90023 You have severe pain. 90026 90023 You have numbness or tingling in the area of your wound. 90026 90023 Your wound starts bleeding and does not stop, even after you apply pressure.90026 90027 90004 When should I call my doctor? 90005 90022 90023 You have new drainage or a bad odor coming from the wound. 90026 90023 You have a fever or chills. 90026 90023 You have increased swelling, redness, or pain. 90026 90023 You have red streaks on your skin coming from your wound. 90026 90023 You have questions or concerns about your condition or care. 90026 90027 90082 Care Agreement 90083 You have the right to help plan your care. Learn about your health condition and how it may be treated.Discuss treatment options with your healthcare providers to decide what care you want to receive. You always have the right to refuse treatment. The above information is an educational aid only. It is not intended as medical advice for individual conditions or treatments. Talk to your doctor, nurse or pharmacist before following any medical regimen to see if it is safe and effective for you. 90002 © Copyright IBM Corporation 2020 Information is for End User’s use only and may not be sold, redistributed or otherwise used for commercial purposes.All illustrations and images included in CareNotes® are the copyrighted property of A.D.A.M., Inc. or IBM Watson Health 90003 90004 Further information 90005 90002 Always consult your healthcare provider to ensure the information displayed on this page applies to your personal circumstances. 90003 90002 Medical Disclaimer 90003 90004 Learn more about Puncture Wound 90005 90094 IBM Watson Micromedex 90095 .