причины, симптомы, диагностика и лечение
Брахицефалия – это деформация, при которой голова укорачивается в переднезаднем направлении, становится широкой. Возникает из-за преждевременного заращения черепных швов (образования синостозов). Часто сопровождается внутричерепной гипертензией, которая при отсутствии лечебных мероприятий может повлечь за собой нарушения психического развития ребенка, возникновение неврологической симптоматики. Нередко сочетается с лицевыми деформациями. Диагностируется на основании результатов осмотра, данных аппаратных методов исследования. Требуется раннее оперативное лечение.
Общие сведения
Брахицефалия в широком смысле – круглая голова. В антропологии термин используется для описания вариантов формы черепа у представителей различных рас. Этот тип может встречаться у людей любых национальностей, но чаще выявляется у некоторых монголоидов и меланезийцев, не требует лечения. От физиологической брахицефалии следует отличать патологическую. Данный термин применяется в медицине, обозначает деформацию черепной коробки, которая вызывается преждевременным появлением синостозов, влечет за собой неблагоприятные эстетические и органические последствия, нуждается в хирургической коррекции.
Данный термин применяется в медицине, обозначает деформацию черепной коробки, которая вызывается преждевременным появлением синостозов, влечет за собой неблагоприятные эстетические и органические последствия, нуждается в хирургической коррекции.
Брахицефалия
Причины брахицефалии
Непосредственной причиной нарушения формы черепа становится преждевременное двухстороннее заращение венечного шва. Выявляется наследственная предрасположенность. У многих больных патология входит в состав редких генетических синдромов: Крузона, Пфайффера, Апера, Сетре-Чотзена. Для данной группы заболеваний характерно сочетание деформаций черепа, аномалий развития конечностей или осевого скелета. Большинство мутаций поражают ген FGFR2. Могут передаваться по аутосомно-доминантному типу либо возникать спонтанно.
При некоторых заболеваниях отмечается связь мутаций de novo с возрастом и полом родителя. Например, при синдроме Апера дефект чаще появляется в гаметах отца, вероятность мутации увеличивается с возрастом. Распространенность патологий низкая, чаще всего (с частотой 1 больной на 65 тысяч новорожденных) встречается синдром Крузона. Изолированная брахицефалия диагностируется реже синдромальной. В обеих группах пациентов преобладают девочки (66-79%).
Распространенность патологий низкая, чаще всего (с частотой 1 больной на 65 тысяч новорожденных) встречается синдром Крузона. Изолированная брахицефалия диагностируется реже синдромальной. В обеих группах пациентов преобладают девочки (66-79%).
Патогенез
Венечный шов располагается между лобной и теменными костями. Его преждевременное сращение ограничивает дальнейший рост в сагиттальном направлении, поэтому при брахицефалии голова начинает расти в стороны и вверх. При сочетании с другими синостозами череп может приобретать необычный вид, например, листка клевера. Форма головы при множественных синостозах определяется очередностью появления и выраженностью сращений.
Из-за значительной площади сращения при двухстороннем слиянии лобной и теменных костей возрастает вероятность развития внутричерепной гипертензии, что может стать причиной умственной отсталости, неврологических расстройств. Повышение внутричерепного давления выявляется у каждого третьего больного. Варианты лицевых деформаций определяются выраженностью изменения формы головы, типом синдрома. Брахицефалия часто сочетается с гипертелоризмом (аномально широко расставленными глазами).
Варианты лицевых деформаций определяются выраженностью изменения формы головы, типом синдрома. Брахицефалия часто сочетается с гипертелоризмом (аномально широко расставленными глазами).
Симптомы брахицефалии
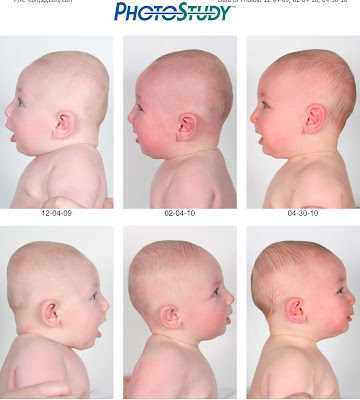
Общей особенностью больных с брахицефалией является широкий, высокий, короткий череп. Лоб вертикальный, большой, плоский или выступающий в верхней и «проваливающийся» в нижней части. Обнаруживается вогнутость надглазничного края при неизмененном подглазничном. Спинка носа расширенная, низкая. Другими возможными признаками являются гипертелоризм, некоторое выпячивание в височных областях. Детали клинической картины зависят от типа заболевания.
Синдром Апера
Включает брахицефалию, вдавление средней зоны лица, симметричную синдактилию пальцев на руках и ногах. Голова увеличена, роднички расширены, образуют значительный дефект по средней линии черепа. Отмечаются гипертелоризм, экзофтальм, нередко – асимметричный. Верхняя челюсть недоразвита, наблюдаются нарушения прикуса. Кончик носа загнут по типу клюва.
Кончик носа загнут по типу клюва.
Перечисленные особенности нередко сочетаются с пороками развития головного мозга: арахноидальными кистами, стенозом яремного отверстия. Типичной особенностью является непрогрессирующее увеличение желудочков, которое требует дифференцировки с их расширением вследствие нарастающей гидроцефалии, редко встречающейся при этой патологии. Снижение интеллекта различной степени выраженности наблюдается у 60% больных.
Тяжесть синдактилии варьируется – от сращения трех средних пальцев при частично свободных крайних до «копытообразных» кистей с полностью не разделенными пальцами. В число других возможных аномалий входят сросшиеся позвонки, пороки развития трахеи. Нарушения зрения имеют приобретенный характер, возникают вследствие деформаций области орбит, включают аметропию, анизометропию, страбизм, амблиопию. У 8% пациентов из-за неполного смыкания век развивается кератопатия. У такого же количества выявляется атрофия зрительного нерва.
Синдром Крузона
Характеризуется возникновением ряда синостозов, гипоплазией лица. В образовании краниосиностозов чаще всего участвуют венечные швы, что обуславливает преобладание брахицефалии. Выявляются гипертелоризм, экзофтальм, укорочение верхней губы. Из-за недоразвития верхней челюсти нижняя выступает вперед, формируется обратный прикус. В момент рождения изменения, как правило, выражены нерезко, становятся хорошо заметными по достижении 2 лет, после чего продолжают прогрессировать.
В области черепа обнаруживаются отчетливые пальцевые вдавления. Аномалии ЦНС встречаются реже, экзофтальм выражен сильнее, чем у больных синдромом Апера, но имеет симметричный характер. Иногда достигает такой степени, что осложняется вывихом глазных яблок. Возможна прогрессирующая гидроцефалия. Сращения шейных позвонков обнаруживаются у каждого пятого ребенка. У половины больных определяется кондуктивная тугоухость, у 13% – атрезия или сужение наружного слухового прохода.
Синдром Пфайффера
Характеризуется брахицефалией, кожной синдактилией, расширением и наклоном больших пальцев верхних и нижних конечностей. Возможны пороки развития внутренних органов, брахидактилия. Включает в себя три подтипа. Первый подтип отличается благоприятным течением. Изменения формы лица и черепа напоминают смягченный вариант синдрома Апера. Интеллект в норме или незначительно снижен. Продолжительность жизни сохранена.
Второй подтип проявляется множественными синостозами с деформацией головы в виде трилистника (листка клевера). Выявляются выраженный экзофтальм, снижение интеллекта, анкилоз локтевых суставов. Третий подтип по тяжести течения, наличию плечелучевого синостоза напоминает второй. Форма лица и головы – как при синдроме Крузона. Оба подтипа возникают спорадически, протекают тяжелее первого, чаще сочетаются с тяжелыми аномалиями развития ЦНС. Продолжительность жизни при отсутствии лечения снижена.
Синдром Сетре-Чотзена
Возможны любые синостозы, но чаще всего страдают коронарные швы.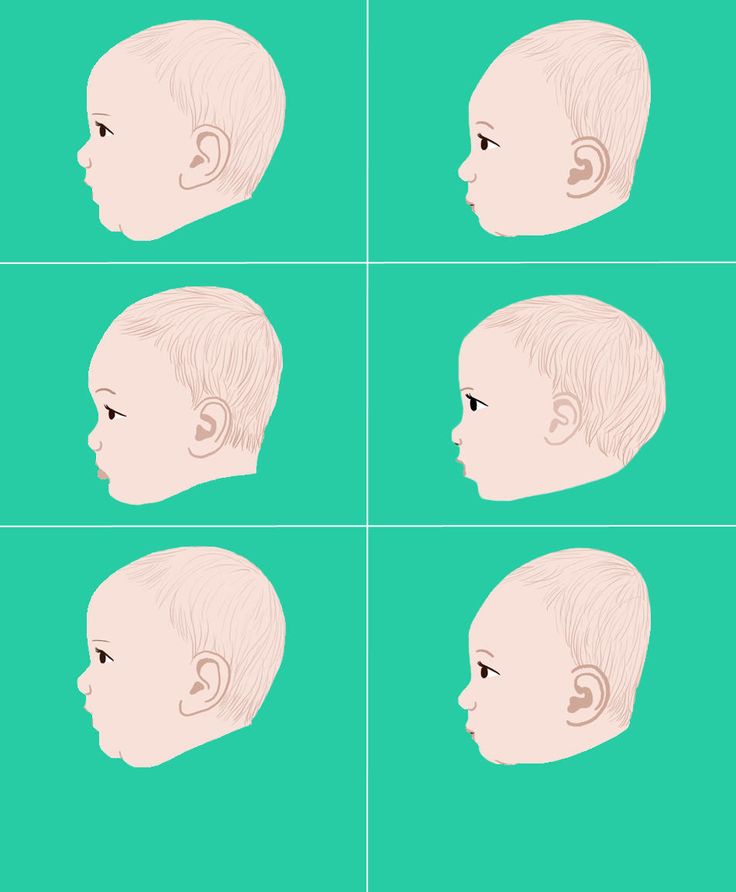 Брахицефалия сочетается с недоразвитием нижней челюсти. Могут наблюдаться необычная форма уха, асимметрия лица, частичная синдактилия, увеличение 1 пальца. Практически всегда обнаруживается симметричный или несимметричный птоз. Интеллект, как правило, сохранен. Отмечается существенная вариабельность клинических проявлений.
Брахицефалия сочетается с недоразвитием нижней челюсти. Могут наблюдаться необычная форма уха, асимметрия лица, частичная синдактилия, увеличение 1 пальца. Практически всегда обнаруживается симметричный или несимметричный птоз. Интеллект, как правило, сохранен. Отмечается существенная вариабельность клинических проявлений.
Осложнения
Возможными негативными последствиями брахицефалии являются внутричерепная гипертензия, нарушения интеллектуального развития, появление неврологических расстройств. Риск возникновения данных осложнений повышается по мере увеличения количества и площади синостозов. Определенную негативную роль играют венозные аномалии, а также гидроцефалия, которые могут утяжелять указанные осложнения.
Нарушения зрения являются следствием внутричерепной гипертензии или развиваются на фоне экзофтальма. У больных выявляется неправильный прикус, могут возникать нарушения дыхания. Вероятность тех или иных осложнений зависит от вида брахицефалии. Так, ухудшение зрения более типично для синдрома Крузона, умственная отсталость – для синдрома Апера, 2 подтипа синдрома Пфайффера.
Так, ухудшение зрения более типично для синдрома Крузона, умственная отсталость – для синдрома Апера, 2 подтипа синдрома Пфайффера.
Диагностика
Первичная диагностика брахицефалии проводится врачом-педиатром. Затем пациента направляют к нейрохирургу. Характер патологии определяют с учетом результатов физикального осмотра, данных инструментальных исследований. Опрос родителей не всегда позволяет получить полезную информацию, но иногда помогает оценить развитие симптомов с течением времени, что может указывать на определенный синдром. Важнейшую роль играет осмотр пациента, в ходе которого измеряются параметры черепа, выявляются патологии лица и конечностей.
Лабораторные анализы малоинформативны, применяются для подтверждения генетического характера заболевания. Мутации одного гена могут вызывать несколько типов синдромальной брахицефалии, поэтому результаты тестов зачастую не получается использовать для дифференцировки. В рамках обследования назначают следующие аппаратные методики:
- Нейросонография.

- Рентгенография черепа. Подтверждает окостенение венечного шва, при полисиностозе – сращение нескольких швов. На снимках могут визуализироваться расширенные роднички, участки истончения костей, ярко выраженные пальцевые вдавления, свидетельствующие о повышении внутричерепного давления.
- КТ и МРТ. Выполняются на заключительном этапе диагностики. Позволяют детализировать информацию, полученную при проведении других исследований, определить предпочтительную тактику хирургического лечения.
- Офтальмологическое обследование.Проводится для выявления возможных сопутствующих нарушений зрения. Включает визометрию, офтальмоскопию, экзофтальмометрию, другие методики.
Пациентам часто требуются консультации стоматолога, челюстно-лицевого хирурга. При аномалиях конечностей и сращении позвонков показан осмотр детского ортопеда. Дифференциальная диагностика проводится между изолированными и синдромальными формами брахицефалии. Патологию различают от других деформаций черепа, переломов, рахита, кист головного мозга.
Дифференциальная диагностика проводится между изолированными и синдромальными формами брахицефалии. Патологию различают от других деформаций черепа, переломов, рахита, кист головного мозга.
Лечение брахицефалии
Необходимы хирургические операции, зачастую – многоэтапные. Целью лечения является устранение функциональных проблем и эстетических дефектов, предупреждение неблагоприятных последствий брахицефалии. Вмешательства проводят до достижения 1 года, оптимально – в 6-9 месяцев. В этот период мозг быстро растет, устранение механических препятствий позволяет создать благоприятные условия для увеличения его размера. По статистике, уровень интеллектуального развития у рано прооперированных больных существенно превышает аналогичные показатели у других групп пациентов.
При дыхательных нарушениях требуется трахеостомия в первые дни жизни. Выраженная гидроцефалия является показанием к проведению раннего вентрикулоперитонеального шунтирования. Перечисленные мероприятия дают возможность стабилизировать состояние больных, наилучшим образом подготовить их к объемной операции. Пациентам с тяжелым экзофтальмом, неполным смыканием век может потребоваться временное сшивание век для предотвращения вывиха глазных яблок, развития кератопатии.
Перечисленные мероприятия дают возможность стабилизировать состояние больных, наилучшим образом подготовить их к объемной операции. Пациентам с тяжелым экзофтальмом, неполным смыканием век может потребоваться временное сшивание век для предотвращения вывиха глазных яблок, развития кератопатии.
Хирургическая коррекция несиндромной брахицефалии осуществляется путем бифронтальной трепанации черепа. Форму лба изменяют, проводя ремоделирование с использованием специальной ленты или рассасывающейся пластины. При легком гипертелоризме удаляют центральный участок ленты шириной до 2 см. Результаты, как правило, хорошие, повторные операции требуются 4,3% пациентов.
При синдромальных брахицефалиях передняя реконструкция является первым этапом лечения. Наряду с вышеуказанным методом могут потребоваться различные варианты остеотомии, перемещение костных блоков с мобилизацией глазницы и костей лица. Металлоконструкции удаляют через 1-3 месяца. Риск неудовлетворительных результатов при наличии генетических синдромов повышается, повторные операции для изменения формы черепа необходимы 20% больных.
В последующем выполняют вмешательства по устранению гипертелоризма. После возникновения стабильной окклюзии накладывают лицевое вытяжение для коррекции прикуса и формы челюстей. Перечень других оперативных методик зависит от наличия аномалий развития мозга, синдактилии, иных патологий.
Прогноз
Прогноз определяется типом и тяжестью брахицефалии, наличием других пороков развития, качеством предоперационной подготовки, своевременностью проведения операции. Благоприятный исход чаще наблюдается у больных с изолированной патологией. При генетических синдромах увеличивается объем и количество вмешательств, чаще выявляются неудовлетворительные результаты коррекции.
Деформации лица нередко приходится устранять в несколько приемов вплоть до подросткового возраста. Определенное влияние на прогноз оказывают другие аномалии. Тем не менее, при оптимальном выборе сроков проведения операций, использовании современных методик в большинстве случаев удается добиться удовлетворительного эстетического и клинического эффекта.
Профилактика
Специфическая профилактика брахицефалии отсутствует. Перечень неспецифических мероприятий включает медико-генетические консультации для выявления генетических синдромов, планирование беременности, здоровый образ жизни, исключение экзогенных негативных факторов для предупреждения случаев изолированной патологии, не связанной с неблагоприятной наследственностью.
причины, симптомы, диагностика и лечение
Брахицефалия – это деформация, при которой голова укорачивается в переднезаднем направлении, становится широкой. Возникает из-за преждевременного заращения черепных швов (образования синостозов). Часто сопровождается внутричерепной гипертензией, которая при отсутствии лечебных мероприятий может повлечь за собой нарушения психического развития ребенка, возникновение неврологической симптоматики. Нередко сочетается с лицевыми деформациями. Диагностируется на основании результатов осмотра, данных аппаратных методов исследования. Требуется раннее оперативное лечение.
Требуется раннее оперативное лечение.
Общие сведения
Брахицефалия в широком смысле – круглая голова. В антропологии термин используется для описания вариантов формы черепа у представителей различных рас. Этот тип может встречаться у людей любых национальностей, но чаще выявляется у некоторых монголоидов и меланезийцев, не требует лечения. От физиологической брахицефалии следует отличать патологическую. Данный термин применяется в медицине, обозначает деформацию черепной коробки, которая вызывается преждевременным появлением синостозов, влечет за собой неблагоприятные эстетические и органические последствия, нуждается в хирургической коррекции.
Брахицефалия
Причины брахицефалии
Непосредственной причиной нарушения формы черепа становится преждевременное двухстороннее заращение венечного шва. Выявляется наследственная предрасположенность. У многих больных патология входит в состав редких генетических синдромов: Крузона, Пфайффера, Апера, Сетре-Чотзена. Для данной группы заболеваний характерно сочетание деформаций черепа, аномалий развития конечностей или осевого скелета. Большинство мутаций поражают ген FGFR2. Могут передаваться по аутосомно-доминантному типу либо возникать спонтанно.
Для данной группы заболеваний характерно сочетание деформаций черепа, аномалий развития конечностей или осевого скелета. Большинство мутаций поражают ген FGFR2. Могут передаваться по аутосомно-доминантному типу либо возникать спонтанно.
При некоторых заболеваниях отмечается связь мутаций de novo с возрастом и полом родителя. Например, при синдроме Апера дефект чаще появляется в гаметах отца, вероятность мутации увеличивается с возрастом. Распространенность патологий низкая, чаще всего (с частотой 1 больной на 65 тысяч новорожденных) встречается синдром Крузона. Изолированная брахицефалия диагностируется реже синдромальной. В обеих группах пациентов преобладают девочки (66-79%).
Патогенез
Венечный шов располагается между лобной и теменными костями. Его преждевременное сращение ограничивает дальнейший рост в сагиттальном направлении, поэтому при брахицефалии голова начинает расти в стороны и вверх. При сочетании с другими синостозами череп может приобретать необычный вид, например, листка клевера.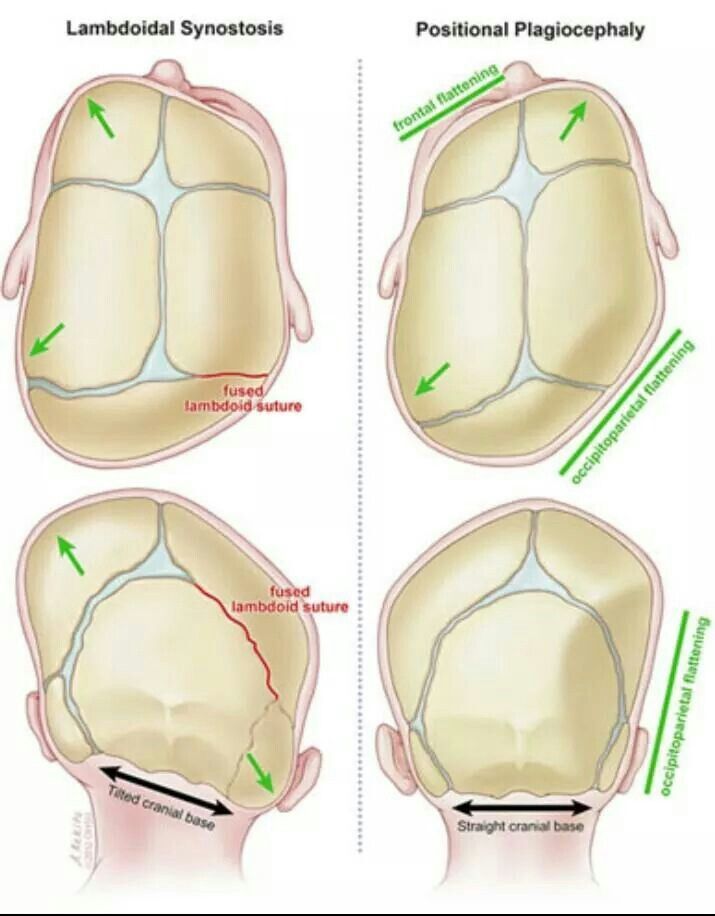 Форма головы при множественных синостозах определяется очередностью появления и выраженностью сращений.
Форма головы при множественных синостозах определяется очередностью появления и выраженностью сращений.
Из-за значительной площади сращения при двухстороннем слиянии лобной и теменных костей возрастает вероятность развития внутричерепной гипертензии, что может стать причиной умственной отсталости, неврологических расстройств. Повышение внутричерепного давления выявляется у каждого третьего больного. Варианты лицевых деформаций определяются выраженностью изменения формы головы, типом синдрома. Брахицефалия часто сочетается с гипертелоризмом (аномально широко расставленными глазами).
Симптомы брахицефалии
Общей особенностью больных с брахицефалией является широкий, высокий, короткий череп. Лоб вертикальный, большой, плоский или выступающий в верхней и «проваливающийся» в нижней части. Обнаруживается вогнутость надглазничного края при неизмененном подглазничном. Спинка носа расширенная, низкая. Другими возможными признаками являются гипертелоризм, некоторое выпячивание в височных областях. Детали клинической картины зависят от типа заболевания.
Детали клинической картины зависят от типа заболевания.
Синдром Апера
Включает брахицефалию, вдавление средней зоны лица, симметричную синдактилию пальцев на руках и ногах. Голова увеличена, роднички расширены, образуют значительный дефект по средней линии черепа. Отмечаются гипертелоризм, экзофтальм, нередко – асимметричный. Верхняя челюсть недоразвита, наблюдаются нарушения прикуса. Кончик носа загнут по типу клюва.
Перечисленные особенности нередко сочетаются с пороками развития головного мозга: арахноидальными кистами, стенозом яремного отверстия. Типичной особенностью является непрогрессирующее увеличение желудочков, которое требует дифференцировки с их расширением вследствие нарастающей гидроцефалии, редко встречающейся при этой патологии. Снижение интеллекта различной степени выраженности наблюдается у 60% больных.
Тяжесть синдактилии варьируется – от сращения трех средних пальцев при частично свободных крайних до «копытообразных» кистей с полностью не разделенными пальцами. В число других возможных аномалий входят сросшиеся позвонки, пороки развития трахеи. Нарушения зрения имеют приобретенный характер, возникают вследствие деформаций области орбит, включают аметропию, анизометропию, страбизм, амблиопию. У 8% пациентов из-за неполного смыкания век развивается кератопатия. У такого же количества выявляется атрофия зрительного нерва.
В число других возможных аномалий входят сросшиеся позвонки, пороки развития трахеи. Нарушения зрения имеют приобретенный характер, возникают вследствие деформаций области орбит, включают аметропию, анизометропию, страбизм, амблиопию. У 8% пациентов из-за неполного смыкания век развивается кератопатия. У такого же количества выявляется атрофия зрительного нерва.
Синдром Крузона
Характеризуется возникновением ряда синостозов, гипоплазией лица. В образовании краниосиностозов чаще всего участвуют венечные швы, что обуславливает преобладание брахицефалии. Выявляются гипертелоризм, экзофтальм, укорочение верхней губы. Из-за недоразвития верхней челюсти нижняя выступает вперед, формируется обратный прикус. В момент рождения изменения, как правило, выражены нерезко, становятся хорошо заметными по достижении 2 лет, после чего продолжают прогрессировать.
В области черепа обнаруживаются отчетливые пальцевые вдавления. Аномалии ЦНС встречаются реже, экзофтальм выражен сильнее, чем у больных синдромом Апера, но имеет симметричный характер. Иногда достигает такой степени, что осложняется вывихом глазных яблок. Возможна прогрессирующая гидроцефалия. Сращения шейных позвонков обнаруживаются у каждого пятого ребенка. У половины больных определяется кондуктивная тугоухость, у 13% – атрезия или сужение наружного слухового прохода.
Иногда достигает такой степени, что осложняется вывихом глазных яблок. Возможна прогрессирующая гидроцефалия. Сращения шейных позвонков обнаруживаются у каждого пятого ребенка. У половины больных определяется кондуктивная тугоухость, у 13% – атрезия или сужение наружного слухового прохода.
Синдром Пфайффера
Характеризуется брахицефалией, кожной синдактилией, расширением и наклоном больших пальцев верхних и нижних конечностей. Возможны пороки развития внутренних органов, брахидактилия. Включает в себя три подтипа. Первый подтип отличается благоприятным течением. Изменения формы лица и черепа напоминают смягченный вариант синдрома Апера. Интеллект в норме или незначительно снижен. Продолжительность жизни сохранена.
Второй подтип проявляется множественными синостозами с деформацией головы в виде трилистника (листка клевера). Выявляются выраженный экзофтальм, снижение интеллекта, анкилоз локтевых суставов. Третий подтип по тяжести течения, наличию плечелучевого синостоза напоминает второй.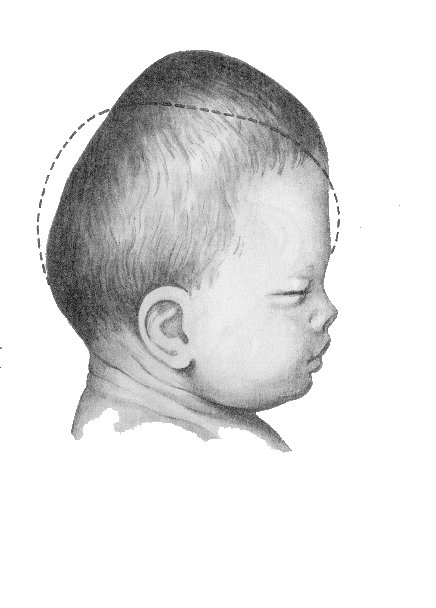 Форма лица и головы – как при синдроме Крузона. Оба подтипа возникают спорадически, протекают тяжелее первого, чаще сочетаются с тяжелыми аномалиями развития ЦНС. Продолжительность жизни при отсутствии лечения снижена.
Форма лица и головы – как при синдроме Крузона. Оба подтипа возникают спорадически, протекают тяжелее первого, чаще сочетаются с тяжелыми аномалиями развития ЦНС. Продолжительность жизни при отсутствии лечения снижена.
Синдром Сетре-Чотзена
Возможны любые синостозы, но чаще всего страдают коронарные швы. Брахицефалия сочетается с недоразвитием нижней челюсти. Могут наблюдаться необычная форма уха, асимметрия лица, частичная синдактилия, увеличение 1 пальца. Практически всегда обнаруживается симметричный или несимметричный птоз. Интеллект, как правило, сохранен. Отмечается существенная вариабельность клинических проявлений.
Осложнения
Возможными негативными последствиями брахицефалии являются внутричерепная гипертензия, нарушения интеллектуального развития, появление неврологических расстройств. Риск возникновения данных осложнений повышается по мере увеличения количества и площади синостозов. Определенную негативную роль играют венозные аномалии, а также гидроцефалия, которые могут утяжелять указанные осложнения.
Нарушения зрения являются следствием внутричерепной гипертензии или развиваются на фоне экзофтальма. У больных выявляется неправильный прикус, могут возникать нарушения дыхания. Вероятность тех или иных осложнений зависит от вида брахицефалии. Так, ухудшение зрения более типично для синдрома Крузона, умственная отсталость – для синдрома Апера, 2 подтипа синдрома Пфайффера.
Диагностика
Первичная диагностика брахицефалии проводится врачом-педиатром. Затем пациента направляют к нейрохирургу. Характер патологии определяют с учетом результатов физикального осмотра, данных инструментальных исследований. Опрос родителей не всегда позволяет получить полезную информацию, но иногда помогает оценить развитие симптомов с течением времени, что может указывать на определенный синдром. Важнейшую роль играет осмотр пациента, в ходе которого измеряются параметры черепа, выявляются патологии лица и конечностей.
Лабораторные анализы малоинформативны, применяются для подтверждения генетического характера заболевания.
- Нейросонография. Применяется для оценки состояния церебральных тканей, определения размеров желудочков, обнаружения внутричерепной гипертензии.
- Рентгенография черепа. Подтверждает окостенение венечного шва, при полисиностозе – сращение нескольких швов. На снимках могут визуализироваться расширенные роднички, участки истончения костей, ярко выраженные пальцевые вдавления, свидетельствующие о повышении внутричерепного давления.
- КТ и МРТ. Выполняются на заключительном этапе диагностики. Позволяют детализировать информацию, полученную при проведении других исследований, определить предпочтительную тактику хирургического лечения.
- Офтальмологическое обследование. Проводится для выявления возможных сопутствующих нарушений зрения.
 Включает визометрию, офтальмоскопию, экзофтальмометрию, другие методики.
Включает визометрию, офтальмоскопию, экзофтальмометрию, другие методики.
Пациентам часто требуются консультации стоматолога, челюстно-лицевого хирурга. При аномалиях конечностей и сращении позвонков показан осмотр детского ортопеда. Дифференциальная диагностика проводится между изолированными и синдромальными формами брахицефалии. Патологию различают от других деформаций черепа, переломов, рахита, кист головного мозга.
Лечение брахицефалии
Необходимы хирургические операции, зачастую – многоэтапные. Целью лечения является устранение функциональных проблем и эстетических дефектов, предупреждение неблагоприятных последствий брахицефалии. Вмешательства проводят до достижения 1 года, оптимально – в 6-9 месяцев. В этот период мозг быстро растет, устранение механических препятствий позволяет создать благоприятные условия для увеличения его размера. По статистике, уровень интеллектуального развития у рано прооперированных больных существенно превышает аналогичные показатели у других групп пациентов.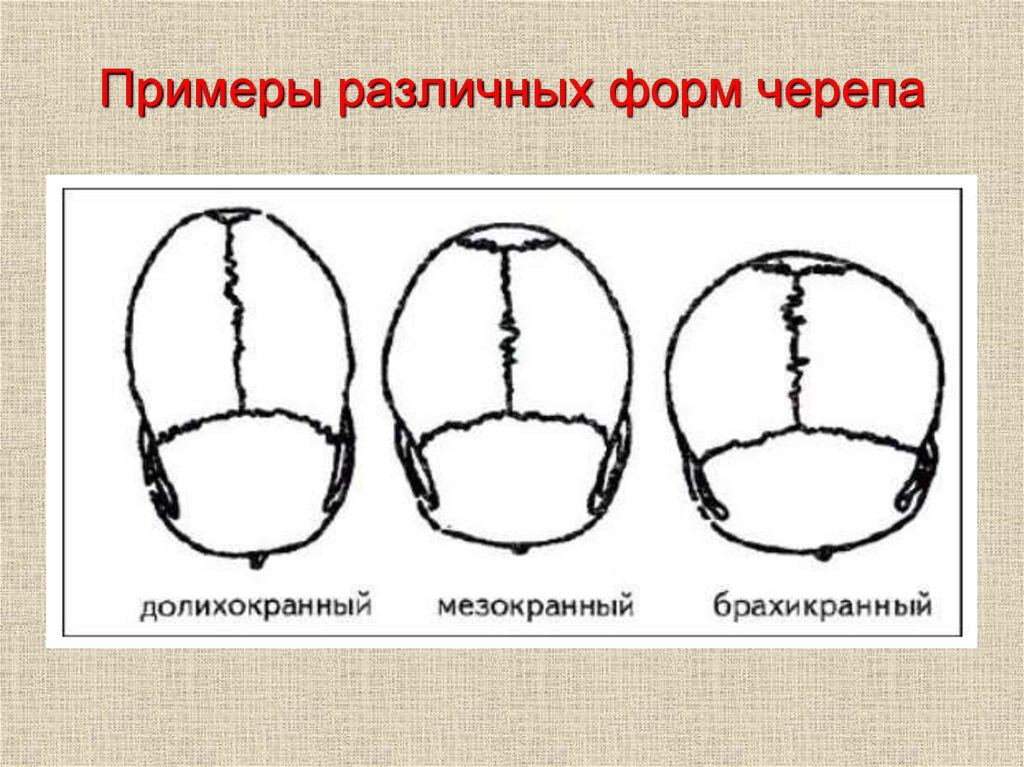
При дыхательных нарушениях требуется трахеостомия в первые дни жизни. Выраженная гидроцефалия является показанием к проведению раннего вентрикулоперитонеального шунтирования. Перечисленные мероприятия дают возможность стабилизировать состояние больных, наилучшим образом подготовить их к объемной операции. Пациентам с тяжелым экзофтальмом, неполным смыканием век может потребоваться временное сшивание век для предотвращения вывиха глазных яблок, развития кератопатии.
Хирургическая коррекция несиндромной брахицефалии осуществляется путем бифронтальной трепанации черепа. Форму лба изменяют, проводя ремоделирование с использованием специальной ленты или рассасывающейся пластины. При легком гипертелоризме удаляют центральный участок ленты шириной до 2 см. Результаты, как правило, хорошие, повторные операции требуются 4,3% пациентов.
При синдромальных брахицефалиях передняя реконструкция является первым этапом лечения. Наряду с вышеуказанным методом могут потребоваться различные варианты остеотомии, перемещение костных блоков с мобилизацией глазницы и костей лица. Металлоконструкции удаляют через 1-3 месяца. Риск неудовлетворительных результатов при наличии генетических синдромов повышается, повторные операции для изменения формы черепа необходимы 20% больных.
Металлоконструкции удаляют через 1-3 месяца. Риск неудовлетворительных результатов при наличии генетических синдромов повышается, повторные операции для изменения формы черепа необходимы 20% больных.
В последующем выполняют вмешательства по устранению гипертелоризма. После возникновения стабильной окклюзии накладывают лицевое вытяжение для коррекции прикуса и формы челюстей. Перечень других оперативных методик зависит от наличия аномалий развития мозга, синдактилии, иных патологий.
Прогноз
Прогноз определяется типом и тяжестью брахицефалии, наличием других пороков развития, качеством предоперационной подготовки, своевременностью проведения операции. Благоприятный исход чаще наблюдается у больных с изолированной патологией. При генетических синдромах увеличивается объем и количество вмешательств, чаще выявляются неудовлетворительные результаты коррекции.
Деформации лица нередко приходится устранять в несколько приемов вплоть до подросткового возраста. Определенное влияние на прогноз оказывают другие аномалии. Тем не менее, при оптимальном выборе сроков проведения операций, использовании современных методик в большинстве случаев удается добиться удовлетворительного эстетического и клинического эффекта.
Определенное влияние на прогноз оказывают другие аномалии. Тем не менее, при оптимальном выборе сроков проведения операций, использовании современных методик в большинстве случаев удается добиться удовлетворительного эстетического и клинического эффекта.
Профилактика
Специфическая профилактика брахицефалии отсутствует. Перечень неспецифических мероприятий включает медико-генетические консультации для выявления генетических синдромов, планирование беременности, здоровый образ жизни, исключение экзогенных негативных факторов для предупреждения случаев изолированной патологии, не связанной с неблагоприятной наследственностью.
Плагиоцефалия и брахицефалия (синдром плоской головы)
У младенцев иногда развивается уплощение головы в возрасте нескольких месяцев, как правило, в результате того, что они проводят много времени лежа на спине.
Это известно как синдром плоской головы, и существует 2 основных типа:
- плагиоцефалия – голова уплощена с одной стороны, что делает ее асимметричной; уши могут быть смещены, а голова выглядит как параллелограмм, если смотреть сверху, а иногда лоб и лицо могут немного выпирать на плоской стороне
- брахицефалия – затылок становится уплощенным, что приводит к расширению головы и иногда выпячиванию лба
Кредит:
Создано NHSD (Аннабель Кинг)
Эти проблемы довольно распространены и в какой-то момент затрагивают примерно 1 из каждых 5 детей.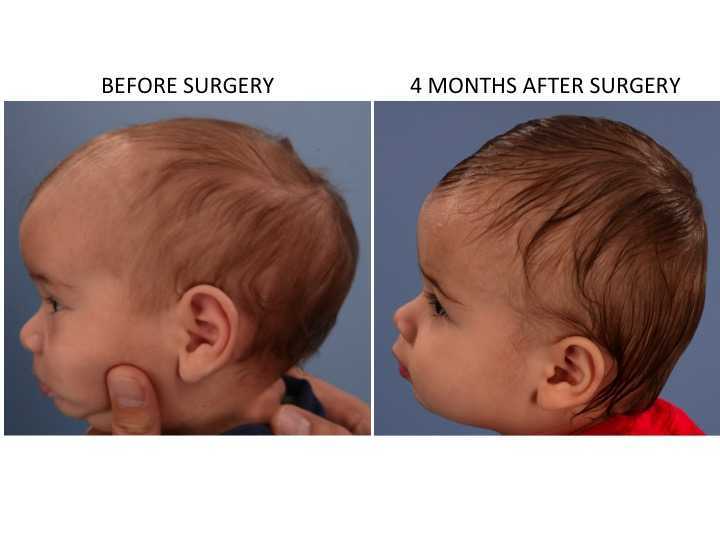
В большинстве случаев они не являются серьезной причиной для беспокойства, так как не оказывают никакого влияния на мозг, а форма головы часто со временем улучшается сама по себе.
У вашего ребенка не будет болей или других симптомов, а также проблем с общим развитием.
Что вызывает плагиоцефалию и брахицефалию?
Череп состоит из костных пластин, которые укрепляются и соединяются вместе по мере взросления ребенка.
Череп маленького ребенка все еще относительно мягкий и может менять форму, если на определенную часть головы постоянно оказывается давление.
Причины, по которым это может произойти, включают:
- проблемы в матке — на голову ребенка может быть оказано давление до его рождения, если он немного раздавлен в матке или не хватает амниотической жидкости, чтобы смягчить его
- преждевременное рождение — недоношенные дети больше может развиться уплощенная голова, потому что их череп мягче, когда они рождаются, и они могут сначала предпочесть положить голову на одну сторону, так как они еще не могут двигать головой самостоятельно
- напряжение мышц шеи – это может предотвратить поворот головы ребенка определенным образом, что означает, что одна сторона его головы подвергается большему давлению
Иногда уплощение головы может быть вызвано слишком ранним соединением пластин черепа. Это известно как краниосиностоз.
Это известно как краниосиностоз.
Когда обращаться за медицинской консультацией
Поговорите со своим патронажем или врачом общей практики, если вас беспокоит форма головы вашего ребенка или вы думаете, что у него могут возникнуть проблемы с поворотом головы.
Они могут осмотреть голову вашего ребенка и предложить, чем вы можете помочь.
Слегка приплюснутая голова обычно не является поводом для беспокойства, но рекомендуется заранее получить совет, чтобы вы могли принять меры, чтобы не допустить дальнейшего ухудшения состояния.
Что вы можете сделать
Форма головы вашего ребенка со временем должна улучшаться естественным образом по мере того, как развивается его череп, и он начинает двигать головой, кататься и ползать.
- давайте ребенку время на животе в течение дня — поощряйте его пробовать новые позы во время игры, но убедитесь, что он всегда спит на спине, так как это самый безопасный для них
- Переключайте ребенка между наклонным стульчиком, слингом и плоской поверхностью – это гарантирует отсутствие постоянного давления на одну часть головы
- изменить положение игрушек и мобилей в кроватке – это побудит вашего ребенка поворачивать голову на неплоскую сторону
- менять сторону, за которую вы держите ребенка во время кормления и переноски лежа на твердой плоской поверхности, например, на автомобильных сиденьях и детских колясках — попробуйте использовать слинг или переднюю переноску, когда это целесообразно
Если вашему ребенку трудно поворачивать голову, физиотерапия может помочь расслабить и укрепить мышцы шеи.
При краниосиностозе может потребоваться корректирующая операция.
Узнайте больше о лечении краниосиностоза
Шлемы, повязки на голову и матрасы
Существуют специально разработанные шлемы и повязки на голову, которые, как утверждают некоторые люди, могут помочь улучшить форму черепа ребенка по мере его роста.
Эти устройства оказывают давление на «выпуклые» части черепа и снимают давление с других частей, потенциально позволяя расти в более плоских областях.
Лечение начинают, когда череп ребенка еще мягкий, обычно в возрасте около 5 или 6 месяцев, и устройство носят практически непрерывно (до 23 часов в сутки) в течение нескольких месяцев.
Но эти шлемы и повязки, как правило, не рекомендуются, потому что:
- нет четких доказательств того, что они работают
- они часто вызывают такие проблемы, как раздражение кожи и сыпь
- они дороги, обычно стоят около 2000 фунтов стерлингов
- ваш ребенок должен будет проверяться каждые несколько недель, чтобы контролировать рост его головы и вносить необходимые коррективы
- они могут быть неудобными и беспокоящими вашего ребенка.

Некоторые люди пробуют специальные изогнутые матрасы, которые предназначены для распределения веса головы ребенка по большей площади, чтобы меньшее давление оказывалось на определенную точку его черепа.
Они дешевле, чем шлемы и повязки на голову, но в настоящее время есть лишь ограниченные доказательства того, что они могут помочь.
Вернется ли форма головы моего ребенка к нормальной?
Легкое уплощение головы обычно улучшается, если вы используете простые меры, описанные на этой странице, хотя может пройти пара месяцев, прежде чем вы начнете замечать улучшение.
Голова вашего ребенка может не вернуться к полностью идеальной форме, но к тому времени, когда ему исполнится 1 или 2 года, любое уплощение будет едва заметным.
Более тяжелые случаи также улучшаются со временем, хотя некоторое уплощение обычно остается.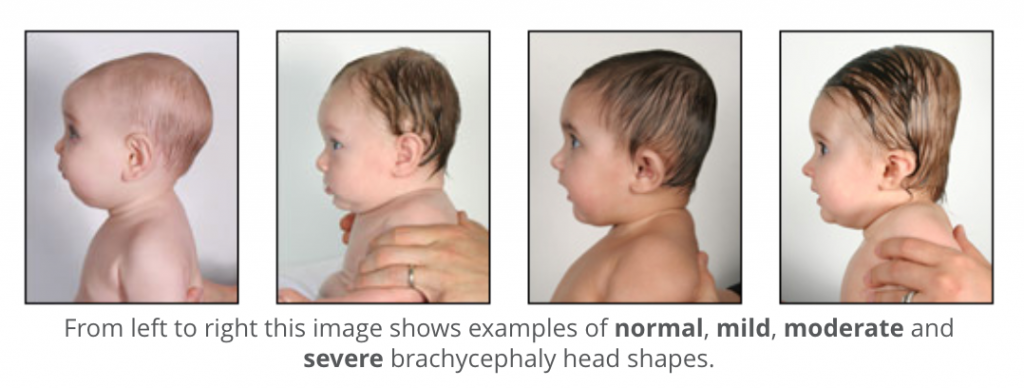
Внешний вид головы вашего ребенка должен улучшиться, так как он станет более подвижным и у него отрастут волосы.
Очень редко дети сталкиваются с такими проблемами, как насмешки, когда достигают школьного возраста.
Вы можете рассмотреть возможность использования шлема или повязки на голову, если беспокоитесь о своем ребенке, но неясно, всегда ли они работают.
Вы также должны помнить о неудобствах, расходах и возможном дискомфорте для вас и вашего ребенка.
Последняя проверка страницы: 03 августа 2022 г.
Следующая проверка должна быть завершена: 03 августа 2025 г.
Брахицефалия — StatPearls — NCBI Bookshelf
Непрерывное обучение
Брахицефалия — это деформация черепа младенцев, характеризующаяся укорочением длины черепа в переднезадней части и увеличением бипариетального диаметра. Это состояние может быть несиностотическим (позиционным) или синостотическим (краниосиностоз). Точная диагностика типа брахицефалии имеет первостепенное значение для определения подходящих вариантов лечения. Позиционная брахицефалия и/или плагиоцефалия являются наиболее распространенной аномалией формы головы, поражающей от 20% до 50% младенцев в Соединенных Штатах. Заболеваемость позиционными деформациями черепа у младенцев растет с 1992. В ходе этого мероприятия рассматриваются варианты оценки и лечения брахицефалии и подчеркивается роль межпрофессиональной группы.
Точная диагностика типа брахицефалии имеет первостепенное значение для определения подходящих вариантов лечения. Позиционная брахицефалия и/или плагиоцефалия являются наиболее распространенной аномалией формы головы, поражающей от 20% до 50% младенцев в Соединенных Штатах. Заболеваемость позиционными деформациями черепа у младенцев растет с 1992. В ходе этого мероприятия рассматриваются варианты оценки и лечения брахицефалии и подчеркивается роль межпрофессиональной группы.
Цели:
Опишите этиологию позиционной брахицефалии.
Обобщите патофизиологию синостотической брахицефалии.
Укажите показания к физиотерапии шеи у младенцев с брахицефалией.
Объясните важность координации межпрофессиональной бригады при лечении пациентов с брахицефалией.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Термин «брахицефалия» происходит от греческих слов «браху» (короткий) и «цефалос» (голова), что переводится как «короткая голова». Брахицефалия – это деформация черепа у младенцев, характеризующаяся меньшим, чем обычно отношением длины черепа к его ширине.[1] Младенцы с этой формой деформации черепа имеют уплощение затылочной стороны черепа; следовательно, наблюдается явное укорочение черепа в переднезаднем измерении (длина) [2]. Брахицефалия может быть позиционной (несиностотической) или синостотической. Заболеваемость позиционными деформациями черепа у младенцев растет с 1992. [3] [4] Это, по-видимому, связано с введением Американской ассоциацией педиатрии мер по укладыванию младенцев во время сна на спину в качестве средства предотвращения синдрома внезапной детской смерти (СВДС). [5] [6] Однако брахицефалия у детей раннего возраста может возникать и вследствие явления краниосиностоза.
Брахицефалия – это деформация черепа у младенцев, характеризующаяся меньшим, чем обычно отношением длины черепа к его ширине.[1] Младенцы с этой формой деформации черепа имеют уплощение затылочной стороны черепа; следовательно, наблюдается явное укорочение черепа в переднезаднем измерении (длина) [2]. Брахицефалия может быть позиционной (несиностотической) или синостотической. Заболеваемость позиционными деформациями черепа у младенцев растет с 1992. [3] [4] Это, по-видимому, связано с введением Американской ассоциацией педиатрии мер по укладыванию младенцев во время сна на спину в качестве средства предотвращения синдрома внезапной детской смерти (СВДС). [5] [6] Однако брахицефалия у детей раннего возраста может возникать и вследствие явления краниосиностоза.
Череп младенца выполняет двойную функцию: обеспечивает защиту мозга, а также обеспечивает его объемный рост и развитие. Свод черепа или свод черепа у младенцев состоит из нескольких костей, разделенных фиброзными соединениями или черепными швами. Имеются две лобные кости, разделенные метопическим швом, и две теменные кости, отделенные друг от друга стреловидным швом. Венечный шов отделяет две теменные кости от двух лобных костей, включая передний родничок (будущая брегма). Парные чешуйчатые швы отделяют парные височные кости по обе стороны от свода черепа от двух теменных костей, а ламбдовидный шов, который включает задний родничок (будущая лямбда), отделяет единственную затылочную кость от двух теменных костей. Передний родничок обычно закрывается к 2,5 годам, а задний родничок обычно закрывается к 2–3 месяцам. Краниосиностоз относится к преждевременной минерализации и слиянию одного или нескольких из этих фиброзных суставов, которые возникают между костями свода черепа до завершения роста и развития мозга у младенцев.
Имеются две лобные кости, разделенные метопическим швом, и две теменные кости, отделенные друг от друга стреловидным швом. Венечный шов отделяет две теменные кости от двух лобных костей, включая передний родничок (будущая брегма). Парные чешуйчатые швы отделяют парные височные кости по обе стороны от свода черепа от двух теменных костей, а ламбдовидный шов, который включает задний родничок (будущая лямбда), отделяет единственную затылочную кость от двух теменных костей. Передний родничок обычно закрывается к 2,5 годам, а задний родничок обычно закрывается к 2–3 месяцам. Краниосиностоз относится к преждевременной минерализации и слиянию одного или нескольких из этих фиброзных суставов, которые возникают между костями свода черепа до завершения роста и развития мозга у младенцев.
Этиология
Позиционная (несиностотическая)/деформационная брахицефалия
Черепные швы или фиброзные соединения, разделяющие кости черепа, не срастаются и не окостеневают при рождении. Это обеспечивает существенное событие объемного роста и развития головного мозга в постнатальном периоде. В результате череп новорожденного сохраняет способность формироваться в первые месяцы жизни и, следовательно, подвержен деформационному воздействию внешней силы. Частая практика помещения младенца в положение для сна на спине может привести к симметричному уплощению затылочной кости, что приводит к позиционной или деформационной брахицефалии.[7]
Это обеспечивает существенное событие объемного роста и развития головного мозга в постнатальном периоде. В результате череп новорожденного сохраняет способность формироваться в первые месяцы жизни и, следовательно, подвержен деформационному воздействию внешней силы. Частая практика помещения младенца в положение для сна на спине может привести к симметричному уплощению затылочной кости, что приводит к позиционной или деформационной брахицефалии.[7]
Одностороннее уплощение затылочной кости у младенцев может привести к деформационной плагиоцефалии, родственной позиционной деформации черепа. Позиционная брахицефалия также может наблюдаться во время рождения у некоторых младенцев. Это может быть связано с длительными родами или внутриутробным ограничением головки плода из-за таких факторов, как аномальное внутриутробное положение, многоплодная беременность, маловодие и врожденные или приобретенные структурные аномалии матки.[8]
Брахицефалия вследствие краниосиностоза (синостотическая брахицефалия)
Череп состоит из нейрокрания и висцерокраниума (также известного как спланхнокраниум). Нейрокраниум образует защитную оболочку, окружающую мозг и ствол мозга, а лицевые кости образуют висцерокраниум (или лицевой скелет).[9] Нейрокраниум состоит из свода черепа (свод черепа) и хондрокраниума (основания черепа). Кости, составляющие хрящевой череп, минерализуются путем эндохондральной оссификации, которая представляет собой замену хряща костным матриксом. Кости свода черепа формируются путем внутримембранозной оссификации, которая включает прямую минерализацию мезенхимальной соединительной ткани без необходимости использования переходного хрящевого компонента.
Нейрокраниум образует защитную оболочку, окружающую мозг и ствол мозга, а лицевые кости образуют висцерокраниум (или лицевой скелет).[9] Нейрокраниум состоит из свода черепа (свод черепа) и хондрокраниума (основания черепа). Кости, составляющие хрящевой череп, минерализуются путем эндохондральной оссификации, которая представляет собой замену хряща костным матриксом. Кости свода черепа формируются путем внутримембранозной оссификации, которая включает прямую минерализацию мезенхимальной соединительной ткани без необходимости использования переходного хрящевого компонента.
Преждевременная аномальная минерализация черепных швов, которая может происходить между костями свода черепа, приводит к краниосиностозу. Двусторонняя преждевременная минерализация венечных швов приводит к бикоронарному краниосиностозу, называемому передней брахицефалией. Односторонняя преждевременная минерализация венечного шва у младенцев приводит к передней плагиоцефалии, родственной деформации черепа. Генетические аномалии, такие как рецептор фактора роста фибробластов типа 2 ( FGFR-2) , FGFR-3 , твист-гомолог-1 ( TWIST1) и мутации генов эфрина-B1 ( EFNB1) могут предрасполагать младенцев к краниосиностозу. [11] FGFR играет неотъемлемую роль в аномалии, хотя точная этиология в настоящее время остается неясной. Факторы роста фибробластов (FGF) участвуют в дифференцировке, пролиферации клеток, миграции и регуляции нормального морфогенеза кости. Эти мутации могут быть клинически синдромальными или несиндромальными.[10] Клинические синдромы с краниосиностозом включают синдром Крузона, синдром Апера, синдром Пфайффера, синдром Сетре-Шотцена, синдром Антли-Бикслера и синдром Мюнке.
[11] FGFR играет неотъемлемую роль в аномалии, хотя точная этиология в настоящее время остается неясной. Факторы роста фибробластов (FGF) участвуют в дифференцировке, пролиферации клеток, миграции и регуляции нормального морфогенеза кости. Эти мутации могут быть клинически синдромальными или несиндромальными.[10] Клинические синдромы с краниосиностозом включают синдром Крузона, синдром Апера, синдром Пфайффера, синдром Сетре-Шотцена, синдром Антли-Бикслера и синдром Мюнке.
Эпидемиология
Позиционная брахицефалия и/или плагиоцефалия являются наиболее распространенной аномалией формы головы, поражающей от 20% до 50% младенцев в Соединенных Штатах.[1][12][13] Приблизительно 20% случаев позиционной плагиоцефалии могут наблюдаться во время рождения, а 80% случаев проявляются в течение первых трех месяцев жизни в виде приобретенной постнатальной деформации черепа.[14] Позиционная плагиоцефалия чаще встречается у детей мужского пола.[14]
До 93% младенцев с позиционной плагиоцефалией также будут иметь некоторую степень кривошеи, которую средний врач часто недооценивает. [15] Синостотическая брахицефалия, возникающая в результате бикоронарного синостоза, встречается примерно в 3% несиндромальных синостозов. и имеет более высокую распространенность около 0,5 на 10000 живорождений при синдромальном синостозе.[17] Лямбдовидный краниосиностоз встречается относительно редко, с зарегистрированной частотой от 1 до 9 случаев.% случаев краниосиностоза.[18]
[15] Синостотическая брахицефалия, возникающая в результате бикоронарного синостоза, встречается примерно в 3% несиндромальных синостозов. и имеет более высокую распространенность около 0,5 на 10000 живорождений при синдромальном синостозе.[17] Лямбдовидный краниосиностоз встречается относительно редко, с зарегистрированной частотой от 1 до 9 случаев.% случаев краниосиностоза.[18]
Анамнез и физикальное исследование
Очень важно дифференцировать несиностотические (брахицефалия и/или плагиоцефалия) и синостотические (бикоронарный и/или биламбдовидный синостоз) аномалии формы головы младенца путем сбора подробного анамнеза в сочетании с проницательным физикальным исследованием. экспертиза. Важные вопросы включают:
Семейный анамнез аномальной формы головы
Пренатальное воздействие тератогенов
Когда впервые была обнаружена аномалия
Внутриутробное ограничение головки плода в анамнезе
История рождения и исследование родничков для оценки повышенного внутричерепного давления.
 Голову младенца следует осматривать спереди, сзади, сбоку и, что особенно важно, с макушки (верхней части головы). Антропометрические измерения с использованием краниальных калиперов дают жизненно важную информацию о длине головы, ширине и затылочно-лобных транскраниальных диаметрах.
Голову младенца следует осматривать спереди, сзади, сбоку и, что особенно важно, с макушки (верхней части головы). Антропометрические измерения с использованием краниальных калиперов дают жизненно важную информацию о длине головы, ширине и затылочно-лобных транскраниальных диаметрах.Также необходимо провести полное неврологическое обследование. Такие показатели, как цефалический индекс (т. е. отношение максимальной ширины черепа к максимальной длине) и индекс асимметрии свода черепа (т. е. процентная разница между диагональными размерами черепа), могут предоставить полезную информацию о степени выраженность аномалий формы головы младенца.
Позиционная брахицефалия характеризуется двусторонним/симметричным уплощением затылка, расширением задней части черепа, двусторонними височными буграми и круглым лицом. Обычно имеются признаки бугорчатости швов (бикоронарный и/или биламбдовидный краниосиностоз) с синостотической брахицефалией. При ламбдовидном краниосиностозе может быть ассоциированная шовная впадина, а не ожидаемый гребень.
 Бикоронарный синостоз часто связан с туррицефалией; лоб кажется несколько приподнятым с кажущимися неглубокими глазницами и укороченной носовой костью. У некоторых младенцев с бикоронарным синостозом, приводящим к брахицефалии, могут быть периорбитальные изменения, в том числе признаки глаз Арлекина и экзофтальм.[10]
Бикоронарный синостоз часто связан с туррицефалией; лоб кажется несколько приподнятым с кажущимися неглубокими глазницами и укороченной носовой костью. У некоторых младенцев с бикоронарным синостозом, приводящим к брахицефалии, могут быть периорбитальные изменения, в том числе признаки глаз Арлекина и экзофтальм.[10]Глазной симптом арлекина характеризуется тем, что пораженная сторона имеет более высокий надглазничный край, чем здоровая сторона. Во время физического осмотра важно определить, присутствуют ли другие черепно-лицевые или системные аномалии, включая гипоплазию средней части лица, аномалии лица или аномалии конечностей, которые могут указывать на наличие ассоциированного синдрома. Пациенты с синдромальным краниосиностозом также могут иметь повышенное внутричерепное давление (ВЧД), обструктивное апноэ во сне, нарушения слуха, нарушения зрения, аномалии прикуса зубов, дилатацию желудочков и аномалии Киари [20]. Также важно определить, требуется ли срочное или плановое лечение.
 [19]]
[19]]Позиционная плагиоцефалия
Позиционная плагиоцефалия вызывает деформацию головы в виде параллелограмма. Будет затылочное уплощение пораженной стороны и связанное с ним утолщение ипсилатеральной лобной области и контралатеральной затылочной области. Положение уха будет выдвинуто вперед, а сосцевидный отросток будет нормального вида.
Задняя плагиоцефалия, вторичная по отношению к одностороннему ламбдовидному краниосиностозу
Задняя плагиоцефалия вызывает трапециевидную деформацию головы. Подобно позиционной плагиоцефалии, на пораженной стороне будет затылочное уплощение. В отличие от позиционной плагиоцефалии, будет ассоциированное утолщение как контралатеральной лобной, так и контралатеральной теменной областей. Положение уха будет назад, а сосцевидный отросток будет выпуклым и направленным вниз.
Двусторонний ламбдовидный краниосиностоз
Двусторонний краниосиностоз ламбдовидного шва проявляется брахицефалией, когда оба уха смещены книзу и кпереди.
 [18]
[18]Бикоронарный краниосиностоз
Бикоронарный краниосиностоз проявляется туррицефалией, выпуклым лбом, кажущимися неглубокими глазницами и укороченной носовой костью.
Передняя плагиоцефалия
Передняя плагиоцефалия является вторичной по отношению к одностороннему краниосиностозу венечного шва с контралатеральным выступом лба.
Оценка
Физикальное обследование является наиболее важным аспектом диагностики краниосиностоза. Рентгенологические исследования обычно не требуются для диагностики позиционной плагиоцефалии, но могут быть полезны в неясных случаях.
И наоборот, при синостотических аномалиях формы головы младенца требуется радиографическая оценка аномальных швов с помощью рентгенографии черепа или компьютерной томографии (КТ головы. КТ с трехмерной реконструкцией изображения является предпочтительным методом визуализации. Другие методы визуализации , такие как УЗИ до закрытия родничка или магнитно-резонансная томография (МРТ), также могут быть использованы, если есть подозрения на внутричерепные аномалии, такие как гидроцефалия.
 вовлечены швы. Рентген черепа покажет склеротический край вдоль интересующего шва. В некоторых случаях эти швы могут быть не визуализированы. Генетические тесты могут быть проведены, если пораженные младенцы проявляют дополнительные признаки, предполагающие наличие основного генетический синдром.
вовлечены швы. Рентген черепа покажет склеротический край вдоль интересующего шва. В некоторых случаях эти швы могут быть не визуализированы. Генетические тесты могут быть проведены, если пораженные младенцы проявляют дополнительные признаки, предполагающие наличие основного генетический синдром. Лечение/управление
Позиционная (несиностотическая) брахицефалия и/или плагиоцефалия обычно лечится консервативно. Лучшим лечением позиционной плагиоцефалии является профилактика. Консультации педиатра по поводу начала лежания на животе в младенчестве и раннего изменения положения. Если есть, следует использовать упражнения на кривошею. Операция не показана при отсутствии краниосиностоза. Родителей пораженных младенцев следует успокоить, и можно попытаться изменить положение головы младенца во время сна (обучение с изменением положения). Другие меры консервативного лечения включают лечебный массаж, физиотерапию (при кривошеи), вспомогательные устройства и шлемотерапию. Шлемы дороги, требуют частых визитов к ортопеду каждые две недели и имеют свой собственный набор осложнений, включая пролежни, подкожный абсцесс и невозможность исправить деформацию.
 Следовательно, профилактика и активная репозиция должны быть основой терапевтического вмешательства у детей.
Следовательно, профилактика и активная репозиция должны быть основой терапевтического вмешательства у детей.Синостотические аномалии формы головы младенца требуют хирургического вмешательства, при этом решающее значение имеет время операции. Младенцы с признаками или симптомами повышенного внутричерепного давления требуют неотложных вмешательств. Хирургическое лечение неосложненного бикоронарного синостоза обычно откладывают до шестого месяца жизни и обычно проводят между шестым и двенадцатым месяцами жизни. Ламбдовидный синостоз следует лечить раньше, между вторым и шестым месяцами жизни. Установленные стратегии хирургического лечения включают частичное или полное ремоделирование свода черепа, краниопластику (подпружиненную) и эндоскопическую шовную резекцию с послеоперационной терапией шлемом. Рекомендуется раннее направление, поскольку отсроченное направление может привести к более обширным хирургическим вмешательствам с более высоким риском осложнений. Наилучшие результаты эндоскопической хирургии достигаются в возрасте от 0 до 6 месяцев, когда кость остается наиболее податливой.
 Преимущества эндоскопической хирургии включают меньший наблюдаемый дискомфорт пациента, меньшую кровопотерю и более короткое пребывание в больнице.
Преимущества эндоскопической хирургии включают меньший наблюдаемый дискомфорт пациента, меньшую кровопотерю и более короткое пребывание в больнице.После эндоскопической операции шлем часто надевают через 3–7 дней после операции, и его можно носить до 1 года после операции.[23] Как правило, открытая хирургическая коррекция часто используется в возрасте от 4 до 12 месяцев. Все открытые реконструкции свода черепа начинаются с бикоронарного разреза кожи. Лямбдовидный краниосиностоз требует бипариетальной трепанации черепа с бочкообразной обшивкой лобной и затылочной костей. В случаях венечного краниосиностоза используется ремоделирование переднего свода черепа с продвижением орбитального края. Этот метод включает бифронтальную трепанацию черепа, создание орбитального бандо и последующее бифронтальное продвижение.
Дифференциальный диагноз
Синостотическая (бикоронарный и/или биламбдовидный синостоз) брахицефалия у младенцев может быть связана с множественными синдромальными состояниями.
 Поэтому важно следовать стандартизированной схеме медицинского осмотра, чтобы не упустить из виду какие-либо жизненно важные этиологические признаки. Некоторые из общих синдромов, включенных в дифференциальный диагноз, следующие:
Поэтому важно следовать стандартизированной схеме медицинского осмотра, чтобы не упустить из виду какие-либо жизненно важные этиологические признаки. Некоторые из общих синдромов, включенных в дифференциальный диагноз, следующие:Синостоз Крузона: бикоронарный синостоз, приводящий к брахицефалии, проптозу, гипоплазии средней части лица с характерным прикусом (неправильным прикусом) и вздернутым носом.
Синдром Аперта: бикоронарный синостоз с синдактилией 2, 3 и 4 пальцев. Может быть умственная отсталость и гипоплазия средней части лица.
Синдром Пфайффера: Краниосиностоз, аномально широкие и медиально отклоненные большие пальцы рук и ног, выпученные глаза различной степени и кондуктивная тугоухость.
Тип 1: туррибрахицефалия, гипоплазия средней части лица, высокий лоб, глазной гипертелоризм, гипоплазия верхней челюсти и аномалии зубов. Интеллект обычно нормальный.
Тип 2: клеверный череп (или краниосиностоз типа Клееблатчаделя), гидроцефалия, окулярный экзофтальм, клювовидный нос и неврологические проблемы из-за тяжелого поражения головного мозга.

Тип 3: То же, что и тип 2, за исключением отсутствия клеверного черепа. Кроме того, имеются врожденные зубы и переднее основание черепа.
Синдром Сетре-Чотцена: также называемый «акроцефалосиндактилия» — краниосиностоз и/или синдактилия определенных пальцев, характеризующийся низко посаженной линией роста волос и асимметрией лица.
Синдром Карпентера: Краниосиностоз, синдактилия некоторых пальцев и/или полидактилия. Может иметь низкий рост и врожденные пороки сердца.
Синдром Антли-Бикслера: краниосиностоз, проптоз, низко посаженные уши, гипоплазия средней части лица, лучеплечевой или лучелоктевой синостоз, арахнодактилия и контрактуры суставов.
Синдром Мюнке: венечный краниосиностоз, запястный синостоз, потеря слуха, задержка развития, конусообразный эпифиз и высокое узкое небо.
Беара-Стивенсона синдром извилистой кожи: краниосиностоз, извилистая кожа (морщинистый вид кожи и черный акантоз), атрезия хоан, аномалии поджелудочной железы и аплазия/гипоплазия мочек ушей.

Синдром Джексона-Вейса: краниосиностоз, гипоплазия средней части лица, широкие большие пальцы ног и/или порок развития или сращение некоторых костей стопы.
Прогноз
Позиционная (несиностотическая) брахицефалия и/или плагиоцефалия являются наиболее распространенными аномалиями формы головы младенцев, встречающимися в учреждениях первичной медико-санитарной помощи. Родительского заверения и лечения с помощью консервативных мер, таких как изменение положения в обучении, обычно бывает достаточно, с улучшением, очевидным у большинства младенцев по мере того, как они достигают своих вех развития.
Рефрактерные случаи позиционной брахицефалии следует направлять на терапию шлемом, а любые подозрительные случаи краниосиностоза следует направлять на ранней стадии для получения заключения опытной бригады специалистов по черепно-лицевым заболеваниям. Раннее выявление синостотической брахицефалии в черепно-лицевой области может устранить необходимость в более обширных хирургических вмешательствах.
 Косметические результаты после несиндромальной пластики краниосиностоза превосходны как при открытом, так и при эндоскопическом подходах с низкой частотой повторных операций [25].
Косметические результаты после несиндромальной пластики краниосиностоза превосходны как при открытом, так и при эндоскопическом подходах с низкой частотой повторных операций [25].Осложнения
Позиционная брахицефалия в первую очередь вызывает эстетические проблемы. Надежные доказательства его влияния на неврологическое развитие пораженных детей отсутствуют. И наоборот, нелеченая синостотическая брахицефалия может препятствовать объемному росту и развитию мозга, связана с повышенным ВЧД у младенцев и имеет высокую частоту внутричерепной гипертензии у пожилых нелеченых пациентов.[26]
Ранее предполагалось, что когнитивные и поведенческие трудности у пострадавших имеют некоторую связь с повышенным ВЧД.[10] Однако в нескольких других исследованиях корреляции между обеими переменными выявлено не было.[27][28][29].] Влияние хирургического лечения краниосиностоза и развития нервной системы остается широко обсуждаемым.
Консультации
Педиатр обычно выявляет и диагностирует состояние брахицефалии у младенцев.
 В случаях синостотической брахицефалии необходима консультация специалиста с черепно-лицевой бригадой, которую традиционно возглавляет детский нейрохирург совместно с черепно-лицевым пластическим хирургом, а иногда и с генетиком.
В случаях синостотической брахицефалии необходима консультация специалиста с черепно-лицевой бригадой, которую традиционно возглавляет детский нейрохирург совместно с черепно-лицевым пластическим хирургом, а иногда и с генетиком.Сдерживание и обучение пациентов
Родители, обеспокоенные формой головы своего ребенка , должны как можно раньше обратиться к педиатру. При подозрении на краниосиностоз педиатр может организовать дальнейшую консультацию специалиста с кранио-лицевой бригадой. Если аномальная форма головы является вторичной по отношению к позиционной плагиоцефалии, пациенту может быть предоставлена консультация.
Улучшение результатов медицинского персонала
Брахицефалия может быть диагностирована на основании анамнеза и физического осмотра. Важно различать несиностотическую и синостотическую брахицефалию. В большинстве случаев несиностотическая брахицефалия улучшается с помощью консервативных мероприятий. Рефрактерные случаи должны быть направлены на рассмотрение шлемотерапии.
 Случаи брахицефалии, вторичной по отношению к краниосиностозу, должны быть направлены на раннюю краниофациальную консультацию и соответствующее хирургическое лечение в рамках подхода межпрофессиональной бригады к лечению.
Случаи брахицефалии, вторичной по отношению к краниосиностозу, должны быть направлены на раннюю краниофациальную консультацию и соответствующее хирургическое лечение в рамках подхода межпрофессиональной бригады к лечению.Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Collett BR, Leroux BG, Wallace ER, Gallagher E, Shao J, Speltz ML. Форма головы в возрасте 36 мес у детей с позиционной деформацией черепа в анамнезе и без нее. J Нейрохирург Педиатр. 2018 март; 21(3):204-213. [Бесплатная статья PMC: PMC5832631] [PubMed: 29303454]
- 2.
Baird LC, Klimo P, Flannery AM, Bauer DF, Beier A, Durham S, Lin AY, McClung-Smith C, Mitchell L, Nikas D, Tamber MS, Tyagi R, Mazzola C. Congress Систематический обзор неврологических хирургов и основанные на доказательствах рекомендации по ведению пациентов с позиционной плагиоцефалией: роль физиотерапии.
 Нейрохирургия. 2016 ноябрь;79(5):E630-E631. [PubMed: 27776088]
Нейрохирургия. 2016 ноябрь;79(5):E630-E631. [PubMed: 27776088]- 3.
ван Крухтен С., Фейен М.М.В., ван дер Хюльст RRWJ. Демография позиционной плагиоцефалии и брахицефалии; Факторы риска и лечение. 2021 ноябрь-декабрь 01J Craniofac Surg. 32(8):2736-2740. [В паблике: 34231510]
- 4.
Позиционная плагиоцефалия и положение во сне: обновление совместного заявления о синдроме внезапной детской смерти. Педиатр Здоровье ребенка. 2001 Декабрь; 6 (10): 788-93. [Бесплатная статья PMC: PMC2805995] [PubMed: 20084156]
- 5.
Turk AE, McCarthy JG, Thorne CH, Wisoff JH. Кампания «назад ко сну» и деформационная плагиоцефалия: есть ли повод для беспокойства? J Craniofac Surg. 1996 янв; 7(1):12-8. [PubMed: 9086896]
- 6.
Pelligra R, Doman G, Leisman G. Переоценка кампании SIDS Back to Sleep. Журнал «Научный мир». 2005 21 июля; 5: 550-7. [Бесплатная статья PMC: PMC5936520] [PubMed: 16075152]
- 7.
Linz C, Kunz F, Böhm H, Schweitzer T. Позиционные деформации черепа. Dtsch Arztebl Int. 07 августа 2017 г .; 114 (31–32): 535–542. [Статья бесплатно PMC: PMC5624275] [PubMed: 28835328]
- 8.
Маршалл Дж. М., Шахзад Ф. Безопасный сон, плагиоцефалия и брахицефалия: оценка, риски, лечение и когда обращаться. Педиатр Энн. 2020 Окт 01;49(10): е440-е447. [PubMed: 33034660]
- 9.
Куратани С. Нервный гребень и происхождение нейрокраниума у позвоночных. Бытие. 2018 июнь;56(6-7):e23213. [PubMed: 30134067]
- 10.
Dias MS, Samson T, Rizk EB, Governale LS, Richtsmeier JT., РАЗДЕЛ ПО НЕВРОЛОГИЧЕСКОЙ ХИРУРГИИ, РАЗДЕЛ ПО ПЛАСТИЧЕСКОЙ И РЕКОНСТРУКТИВНОЙ ХИРУРГИИ. Выявление деформированной головы: краниосиностоз и связанные с ним расстройства. Педиатрия. 2020 сен; 146 (3) [PubMed: 32868470]
- 11.
Уилки АОМ, Джонсон Д., Уолл С.А. Клиническая генетика краниосиностоза. Curr Opin Педиатр.
 2017 дек; 29(6):622-628. [Бесплатная статья PMC: PMC5681249] [PubMed: 28914635]
2017 дек; 29(6):622-628. [Бесплатная статья PMC: PMC5681249] [PubMed: 28914635]- 12.
Hutchison BL, Hutchison LA, Thompson JM, Mitchell EA. Плагиоцефалия и брахицефалия в первые два года жизни: проспективное когортное исследование. Педиатрия. 2004 г., октябрь; 114 (4): 970-80. [PubMed: 15466093]
- 13.
Роби Б.Б., Финкельштейн М., Тибесар Р.Дж., Сидман Д.Д. Распространенность позиционной плагиоцефалии у подростков, рожденных после кампании «Назад ко сну». Отоларингол Head Neck Surg. 2012 май; 146(5):823-8. [В паблике: 22241785]
- 14.
Робинсон С., Проктор М. Диагностика и лечение деформационной плагиоцефалии. J Нейрохирург Педиатр. 2009 Апрель; 3 (4): 284-95. [PubMed: 19338406]
- 15.
Роджерс Г. Ф., О. А. К., Малликен Дж. Б. Роль врожденной мышечной кривошеи в развитии деформационной плагиоцефалии. Plast Reconstr Surg. 2009 г., февраль; 123(2):643-652. [PubMed: 19182625]
- 16.

Boulet SL, Rasmussen SA, Honein MA. Популяционное исследование краниосиностоза в столичной Атланте, 1989-2003. Am J Med Genet A. 2008 Apr 15;146A(8):984-91. [PubMed: 18344207]
- 17.
Cornelissen M, Ottelander Bd, Rizopoulos D, van der Hulst R, Mink van der Molen A, van der Horst C, Delye H, van Veelen ML, Bonsel G, Mathijssen I , Увеличение распространенности краниосиностоза. J Краниомаксиллофак Хирург. 2016 сен; 44 (9): 1273-9. [PubMed: 27499511]
- 18.
Муаккасса К.Ф., Хоффман Х.Дж., Хинтон Д.Р., Хендрик Э.Б., Хамфрис Р.П., Эш Дж. Ламбдовидный синостоз. Часть 2: Обзор случаев лечения в Больнице для больных детей, 19 лет.72-1982. Дж Нейрохирург. 1984 г., август; 61 (2): 340-7. [PubMed: 6737059]
- 19.
Джонсон Д., Уилки АО. Краниосиностоз. Eur J Hum Genet. 2011 Апрель; 19 (4): 369-76. [Бесплатная статья PMC: PMC3060331] [PubMed: 21248745]
- 20.
Коэн М.М. Обновление краниосиностоза, 1987 г.
 Am J Med Genet Suppl. 1988; 4:99-148. [PubMed: 3144990]
Am J Med Genet Suppl. 1988; 4:99-148. [PubMed: 3144990]- 21.
Wilbrand JF, Wilbrand M, Malik CY, Howaldt HP, Streckbein P, Schaaf H, Kerkmann H. Осложнения в терапии шлема. J Краниомаксиллофак Хирург. 2012 июнь; 40 (4): 341-6. [В паблике: 21741852]
- 22.
Vogel TW, Woo AS, Kane AA, Patel KB, Naidoo SD, Smyth MD. Сравнение затрат, связанных с эндоскопической краниэктомией и открытым восстановлением свода черепа у младенцев с сагиттальным синостозом. J Нейрохирург Педиатр. 2014 март; 13(3):324-31. [PubMed: 24410127]
- 23.
Бароне К.М., Хименес Д.Ф. Эндоскопический доступ к коронарному краниосиностозу. Клин Пласт Хирург. 2004 г., июль; 31(3):415-22, vi. [PubMed: 15219748]
- 24.
Nowinski D, Di Rocco F, Renier D, SainteRose C, Leikola J, Arnaud E. Расширение заднего свода черепа при лечении краниосиностоза. Сравнение современных технологий. Чайлдс Нерв Сист. 2012 сен; 28 (9): 1537-44.
